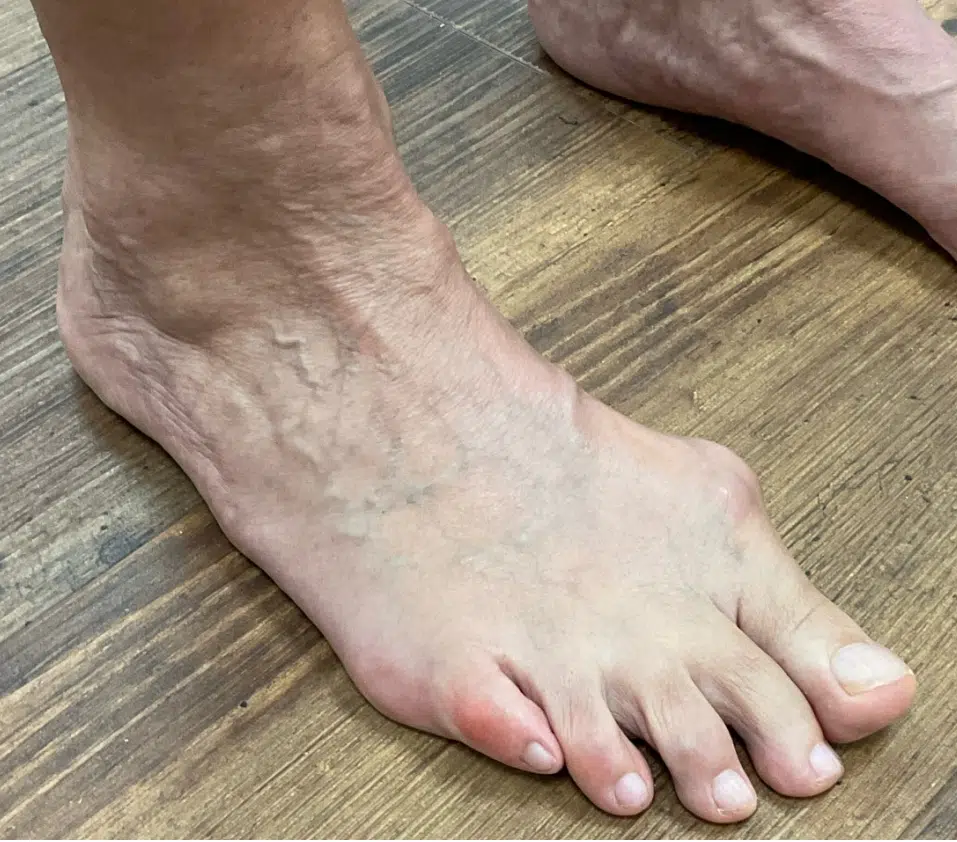
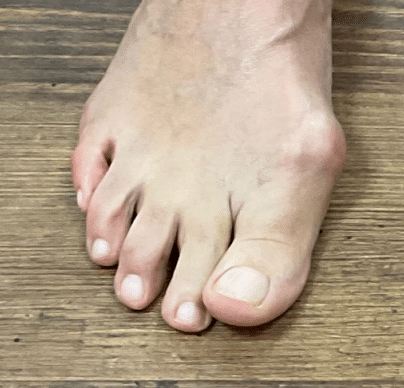
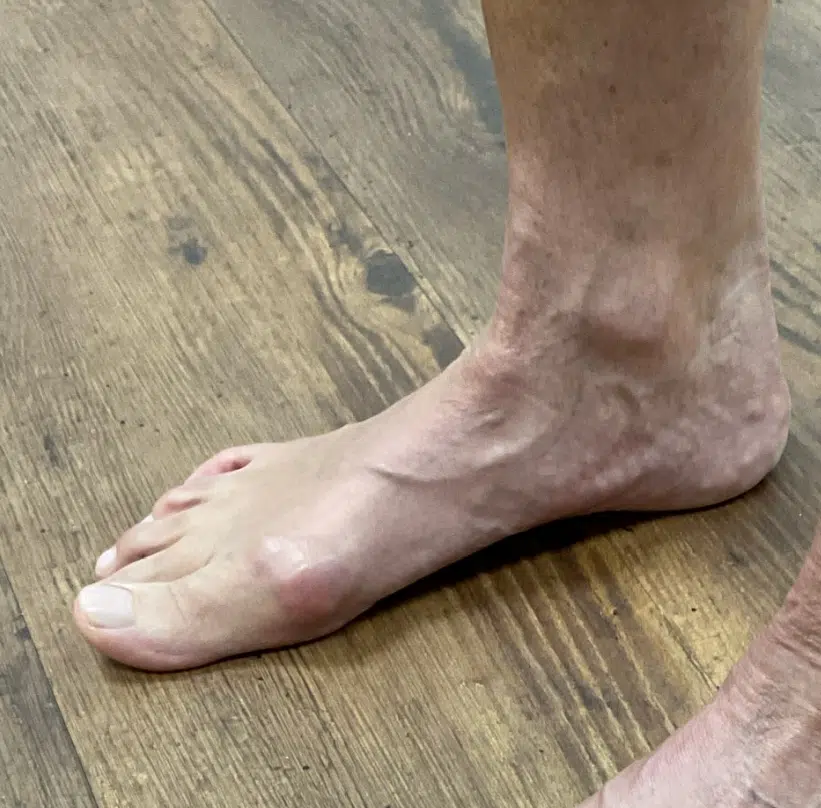
64-jährige Patientin litt seit mehreren Jahren unter einem ausgeprägten Hallux valgus – einer Fehlstellung der Großzehe, die zu Schmerzen und wiederkehrenden Konflikten im Schuh führt (siehe Linkes und Rechtes Bild). Aufgrund negativer Erfahrungen im Bekanntenkreis zögerte sie lange mit einer Operation. Nach ausführlicher Beratung über die Möglichkeiten der minimalinvasiven Chirurgie entschied sie sich schließlich für einen Eingriff.
Dieser Text wurde nach bestem Wissen und Gewissen nach aktuellem wissenschaftlichen Stand zu Aufklärungszwecken bereitgestellt. Er dient der medizinischen Aufklärung und nicht zur Selbstdiagnose. Er ersetzt keine Vorstellung bei einem Facharzt.
Inhaltsverzeichnis
Was ist eine minimalinvasive Hallux-valgus-Korrektur?
Die minimalinvasive Hallux‑valgus‑Korrektur (https://www.drnastai.de/projects-archive/minimalinvasive-hallux-valgus-op/) ist ein modernes Operationsverfahren zur Behandlung der Fehlstellung der Großzehe.
Im Unterschied zu klassischen offenen Techniken werden nur wenige Millimeter kleine Hautschnitte gesetzt. Über diese Zugänge führt der Operateur feine Fräsen und spezielle Instrumente ein, um den ersten Mittelfußknochen gezielt zu durchtrennen, den Knochenkopf zu verschieben und die anatomische Achse wiederherzustellen.
Die Korrektur wird in der Regel mit kleinen Schrauben stabilisiert, sodass die Stellung zuverlässig hält.
Der große Vorteil liegt in der geringen Weichteilbelastung: Haut, Kapsel, Sehnen und Muskulatur müssen nicht großflächig freigelegt werden.
Dadurch treten weniger Schwellungen und Schmerzen auf, die Wundheilung ist oft unkomplizierter und die Mobilisation beginnt früh – meist sofort im Verbandschuh mit belastbarem Gangbild. Die Narben sind später in der Regel sehr unauffällig.
Die Methode eignet sich für viele, jedoch nicht für alle Hallux‑Konstellationen. Ob eine perkutane Korrektur sinnvoll ist, entscheidet die individuelle Beurteilung anhand von Röntgenaufnahmen (unter Belastung siehe rechtes Bild) und klinischem Befund. Auch die Erfahrung der Operateurin bzw. des Operateurs spielt eine wesentliche Rolle für ein präzises, dauerhaft stabiles Ergebnis.
Ist eine minimalinvasive Hallux-valgus-Operation besser als ein offenes Verfahren?
Ob die minimalinvasive Technik dem offenen Verfahren überlegen ist, hängt von der individuellen Ausgangslage ab. Minimalinvasive Eingriffe punkten mit kleineren Hautschnitten, weniger Weichteiltrauma, geringerer Schwellung und schnellerer funktioneller Erholung. Viele Patientinnen und Patienten berichten über frühzeitige Schmerzlinderung, eine rasche Alltagsfähigkeit und ein ästhetisch überzeugendes Narbenbild.
Bei typischen Hallux‑Deformitäten lassen sich die knöchernen Achsen mit modernen percutanen Osteotomien zuverlässig korrigieren und stabilisieren.
Das offene Verfahren bietet hingegen eine direkte Sicht auf die Strukturen und kann bei komplexen Fehlstellungen, ausgeprägter Arthrose oder zusätzlichen Deformitäten (z. B. erheblicher Gelenksteife, Rezidiv) die präzisere Option sein. Hier ermöglicht die weite Darstellung beispielsweise kombinierte Weichteil‑ und Knochenkorrekturen unter direkter Kontrolle.
Im Ergebnis sind beide Strategien komplementär: Bei geeigneter Indikation und erfahrener Durchführung erzielt die minimalinvasive Technik häufig gleichwertige, mitunter schnellere funktionelle Resultate, während offene Verfahren bei Sonderfällen unverzichtbar bleiben. Die Entscheidung sollte deshalb stets nach gründlicher klinischer Untersuchung, belasteten Röntgenaufnahmen und einem persönlichen Beratungsgespräch getroffen werden. Ein wesentlicher Vorteil der minimalinvasiven Technik ist, dass außerhalb des Gelenkes gearbeitet wird. Im Gegensatz zu konventionelleren, „gröberen“ Verfahren entstehen dadurch meist weniger Narbenbildung und eine geringere postoperative Gelenksteife.
Diagnose
Es lag ein Hallux valgus vor, ohne begleitende Fehlstellung der zweiten Zehe. Klinisch bestand ein belastungsabhängiges Schmerzsyndrom im Vorfußbereich mit sichtbarer Vorwölbung des ersten Mittelfußköpfchens nach medial.
Röntgenbefund präoperativ
Unter Last zeigt sich ein deutlich vergrößerter Intermetatarsalwinkel zwischen dem ersten und zweiten Strahl (IMR1, blau zu kennzeichnen). Dies entspricht einem Metatarsus-primus-varus: Der erste Mittelfußknochen weicht nach medial ab. Gleichzeitig sind die Sesambeine (orange zu markieren) relativ zum ersten Mittelfußkopf lateralisiert und damit nicht mehr zentriert unter dem Köpfchen gelegen.
Die Achsenführung des ersten Strahls ist gestört; die Abweichung lässt sich anhand der eingezeichneten Längsachsen (zentral durch Basis und Köpfchen) gut nachvollziehen. Klinisch erklärt diese Konstellation den schmerzhaften Konflikt im Vorfuß mit Druck über dem Ballen.
Kurzfazit:
Präoperativ: großer IMR1, lateralisiert versetzte Sesambeine, gestörte Achse des ersten Strahls.
Operation
Die Korrektur wurde minimalinvasiv durchgeführt. Nach Lagerung in Rückenlage und steriler Abdeckung erfolgte die Betäubung des Fußes (Leitungs-/Lokalanästhesie) mit Blutleere. Über millimeterkleine Hautschnitte an der Innenseite des Vorfußes (siehe Bild rechts; beige Markierungen über den Narben) wurden eine 2-mm-Fräse und feine Instrumente eingebracht. Zunächst wurde am Köpfchen des ersten Mittelfußknochens (M1) eine distale Chevron-Osteotomie gesetzt.
Die V-förmige Durchtrennung erlaubt es, das Köpfchen mehrere Millimeter nach lateral zu verschieben, wodurch der vergrößerte Intermetatarsalwinkel (IMR1) gezielt reduziert wird und der erste Strahl wieder in anatomische Achse gelangt.
Eine überschüssige mediale Knochenkante (Ballenexostose) wurde mit der Fräse plan abgetragen, sodass keine störende Prominenz verbleibt.
Zur Feineinstellung der Großzehenachse erfolgte ergänzend eine Akin-Osteotomie an der proximalen Phalanx: Über einen separaten, nur wenige Millimeter großen Zugang wurde ein keilförmiger Knochenanteil entnommen und die Zehe in gerade Stellung geschlossen. Beide Osteotomien wurden mit jeweils einer kanülierten, kopflosen Kompressionsschraube stabilisiert. Diese Schrauben liegen vollständig im Knochen und sind außen nicht tastbar; sie ermöglichen eine primär stabile Fixation bei sehr geringer Weichteilbelastung.
Während des Eingriffs wurde die Achsstellung unter Durchleuchtung kontrolliert. Entscheidend war dabei neben der Verringerung des IMR1 die Re-Zentrierung der Sesambeine unter dem M1-Kopf: Die Sesamoide lagen am Ende der Korrektur wieder plantar mittig beidseits der Führungsrinne, was die biomechanische Situation des Großzehengrundgelenks nachhaltig verbessert und das Rezidivrisiko senkt. Ein ausgedehnter Weichteileingriff war nicht erforderlich; die Kapsel und Sehnen wurden weitgehend geschont.
Zum Schutz vor Wärmeentwicklung wurden die Fräsfenster regelmäßig gespült; das Weichteiltrauma blieb minimal.
Ein Hautnahtverschluss war nicht nötig – die Stichkanäle wurden allein mit Pflasterstreifen (Steri-Strips) verschlossen und mit einem funktionellen Verband versorgt. Durch die stabile Osteosynthese war sofortige Vollbelastung im Verbandschuh möglich. Postoperativ erhielt die Patientin eine kurze Thromboseprophylaxe, eine analgetische Basistherapie für wenige Tage und Instruktionen zur Schwellungskontrolle (Hochlagern, Kühlung) sowie zu frühen Bewegungsübungen der Zehen zur Vermeidung von Verklebungen.
Nachbehandlung
Postoperativ erfolgte eine sofortige Mobilisation im Verbandschuh mit erlaubter Vollbelastung. Eine Thromboseprophylaxe wurde für zwei Tage durchgeführt. Der Bedarf an Schmerzmitteln beschränkte sich auf wenige Tage. Zur Reduktion der Schwellung wurden Hochlagerung und Lymphdrainage empfohlen.
Ergebnis
1 Tag postoperativ:
Der Ballen ist klinisch nicht mehr vorgewölbt; die Großzehe steht gerade in korrigierter Achse. Die Patientin mobilisiert im Verbandschuh mit sicherem Gangbild und gibt nur geringe Wundschmerzen an, die mit leichten Analgetika gut kontrollierbar sind. Die kleinen, perkutanen Hautinzisionen sind mit Pflasterstreifen verschlossen; es finden sich keine Zeichen einer Infektion oder Hämatombildung. Sensibilität und Durchblutung der Großzehe sind intakt (rasche Kapillarfüllung), die aktive Zehenbeweglichkeit ist bereits möglich, wenn auch noch vorsichtig. Eine anfängliche, belastungsabhängige Schwellung des Vorfußes ist erwartbar und wird durch Hochlagerung und Kühlung reduziert.
6 Wochen postoperativ:
Der Wechsel in normale, bequeme Schuhe ist erfolgt; Alltagswege werden voll belastet und beschwerdearm bewältigt. Die Narben sind unauffällig und flach, es besteht nur noch eine leichte, vor allem abends auftretende Restschwellung. Die Großzehenachse ist stabil, der Abrollvorgang über den ersten Strahl gelingt wieder harmonisch, Treppensteigen und längere Strecken sind gut möglich. Radiologisch zeigt sich eine konsolidierende Osteotomie mit deutlich reduziertem IMR1 und re-zentrierten Sesambeinen; die Gelenkachsen sind harmonisiert. Kräftigungs- und Beweglichkeitsübungen (z. B. Handtuchkrallen, Zehenstand) werden weitergeführt, um die muskuläre Führung zu festigen.
3 Monate postoperativ:
Die Patientin ist im Alltag vollständig belastbar und hat das sportliche Pensum schrittweise gesteigert; lockeres Joggen ist wieder möglich, auch längere Spaziergänge sind schmerzfrei. Die Fußform ist schlank, die Großzehe steht konfliktfrei, Druckstellen bestehen nicht mehr; engere Alltagsschuhe und Sportschuhe werden gut vertragen. Das Gangbild ist symmetrisch mit kräftigem Zehenabstoß, die Beweglichkeit im Großzehengrundgelenk ist funktionell uneingeschränkt. Die Patientin arbeitet seit sechs Wochen wieder in ihrer Funktion als Filialleiterin und äußert eine hohe Zufriedenheit mit dem Ergebnis – rückblickend „hätte sie den Eingriff viel früher machen sollen“.
Röntgenbefund postoperativ
Nach minimalinvasiver Chevron-Korrektur mit Schraubenosteosynthese zeigt die belastete Aufnahme eine deutliche Achsenkorrektur. Der IMR1-Winkel (blau zu markieren) ist klar reduziert, die Längsachsen von M1 und M2 verlaufen wieder näherungsweise parallel – ein radiologisches Zeichen für die wiederhergestellte Ausrichtung des ersten Strahls.
Ebenso sind die Sesambeine (orange zu markieren) re-zentriert und liegen wieder plantar unter dem ersten Mittelfußkopf, beidseits der zentralen Führungsrinne. Diese Re-Zentrierung ist biomechanisch bedeutsam: Sie normalisiert die Hebelverhältnisse der Beugesehnen, verbessert die Lastverteilung im Großzehengrundgelenk und senkt das Rezidivrisiko.
Die Gelenkachsen zeigen sich harmonisiert, und der Großzehenstrahl steht gerade und konfliktfrei. Die sichtbaren Schrauben dokumentieren die stabile Fixation der Osteotomie in korrigierter Stellung.
Hinweis zur Markierung in den Abbildungen:
- IMR1 in Blau: Längsachsen von M1 und M2 einzeichnen; der Winkel zwischen beiden entspricht dem IMR1.
- Sesambeine in Orange: Lage der medialen und lateralen Sesambeine unter dem M1-Kopf markieren (präoperativ lateralisiert, postoperativ zentriert).
- Achsenführung: Längsachsen zentral durch Köpfchen und Basis der beteiligten Mittelfußknochen legen, um die Korrektur anschaulich zu machen.
Kurzfazit:
Postoperativ: IMR1 deutlich verkleinert, Sesambeine rezentriert, Achsen normalisiert – korrelierend mit einer entlasteten, funktionsfähigen Großzehe.
Mehr Infos zur Methode:

Ahmed Qretam
Dr.-medic Melanie Selle
Daniel Thriemer
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.