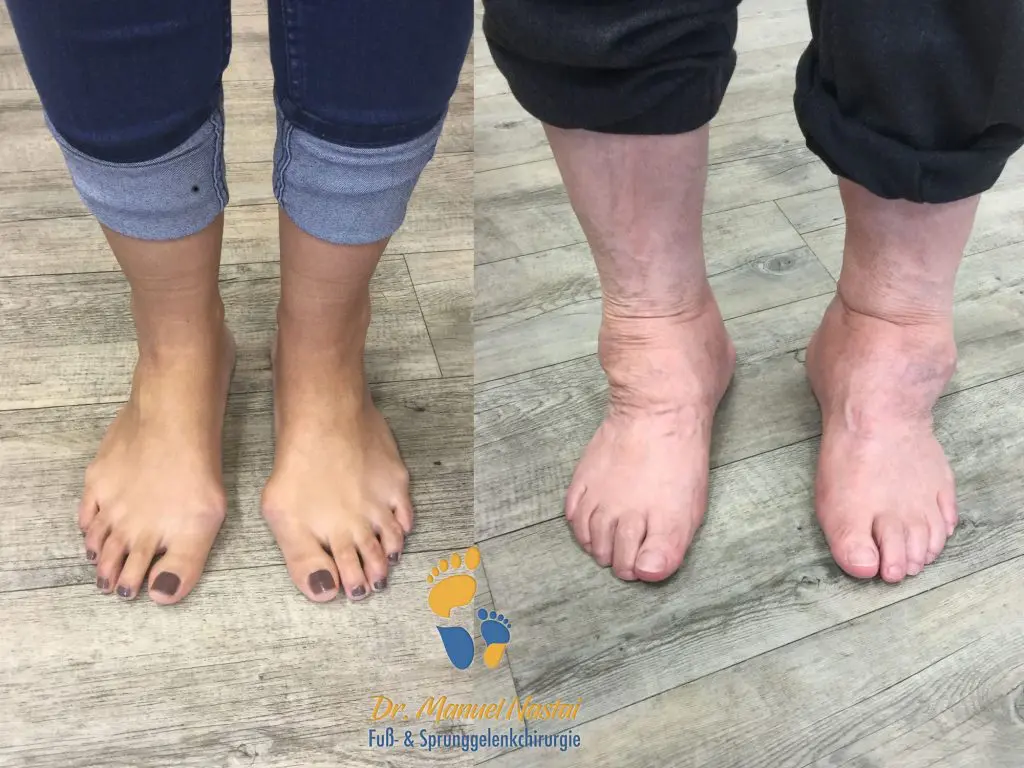
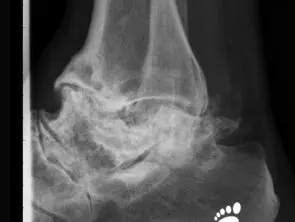
Die Sprunggelenksarthrose, auch als OSG-Arthrose oder -Verschleiß bekannt, ist ein degenerativer Prozess, wodurch die Gelenkflächen zerstört werden und somit die Gelenkbeweglichkeit gestört wird.
Dieser Text wurde nach bestem Wissen und Gewissen nach aktuellem wissenschaftlichen Stand zu Aufklärungszwecken bereitgestellt. Er dient der medizinischen Aufklärung und nicht zur Selbstdiagnose. Er ersetzt keine Vorstellung bei einem Facharzt.
Inhaltsverzeichnis
Ursachen
Der Verschleiß des oberen Sprunggelenkes hat mehrere Ursachen. Die häufigste ist die sog. postraumatische Sprunggelenkarthrose. Diese entsteht nach Knöchelbrüchen (med. Malleolarfrakturen) oder Brüchen des Sprung- oder Schienbeins (med. Talusfrakturen und Pilon tibiale- Frakturen).
Früher war die entzündliche Genese bei Patienten mit Rheuma die häufigste Ursache für Sprunggelenksarthrosen. Erfreulicherweise führten Entwicklungen in der Antirheumatika-Therapie zu einer Dämpfung der rheumatischen Krankheiten und zu einer drastischen Reduktion dieser Arthrosen.
Auch Fußfehlstellungen (z.B. Hohlfuß, Klumpfuß usw.) gehören zu den Ursachen für sekundäre OSG-Arthrosen. Diese Fehlstellungen führen zu einer ungleichmäßigen Belastung des Gelenkes und letztendlich zum Verschleiß.
Die Charcot-Arthropathie ist eine ernsthafte Komplikation des Diabetes mellitus mit Polyneuropathie. Sie führt zu einer Erweichung des Knochens und zu Knochenbrüche. Durch das fehlende Schmerzempfinden bei diesen Patienten kommt es zu erheblichen Fehlstellungen und Veränderungen der Fußform mit extrem hoher Amputationsrate.
Es gibt aber auch Fälle, in denen keine eindeutige Ursache gefunden werden kann (med. primäre oder idiopathische Arthrose).
Was passiert bei Arthrose?
Eine normale Funktion des oberen Sprunggelenkes hängt von folgenden Voraussetzungen ab:
- glatte, perfekt zueinander passende Gelenkflächen
- intakter Knorpelüberzug der Gelenkflächen
- schlanke, dehnbare Gelenkkapsel
- Gelenkflüssigkeit normaler Konsistenz und in minimaler Menge

Die Arthrose ist ein schleichender Prozess, wodurch Schritt für Schritt all diese Elemente beeinträchtigt und zerstört werden.
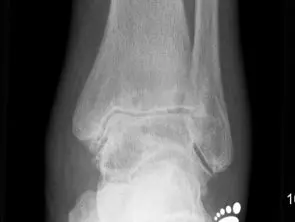
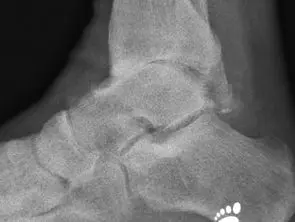
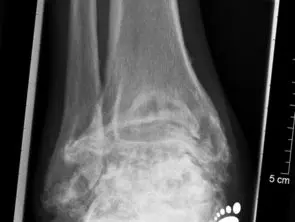
Der Knorpel ist die erste Struktur, die zerstört wird. Der Knorpelüberzug dünnt sich aus und letztendlich bildet sich eine Knochenglatze. In der Röntgenaufnahme wird dies als Einengung des Gelenkspaltes abgebildet. Der Verschleiß entsteht i.d.R. nicht gleichmäßig. Oft ist eine Gelenkspaltseite stärker betroffen und die Gelenkflächen erscheinen inkongruent.
Durch die Reibung der knorpelfreien Gelenkflächen (ugs. Reibung Knochen auf Knochen) entstehen die typischen Arthrose-Schmerzen, die im Anfangsstadium ausschließlich bewegungs- und belastungsabhängig sind. Diese Reibung führt zum Verlust von Knochensubstanz. Gleichzeitig bilden sich an den Gelenkrändern knöcherne Vorsprünge, sog. Exophyten. Diese schränken die Gelenkbeweglichkeit zusätzlich ein.
Die ständige Reibung im Gelenk führt zu einem Reizzustand mit Bildung von übermäßiger Gelenkflüssigkeit. Die Gelenkkapsel reagiert durch Verdickung und Verlust ihrer Elastizität.
Im Anfangsstadum versucht der Knochen der Reibung durch Verdichtung seiner Struktur entgegenzuwirken (med. subchondrale Sklerose) hierdurch, entstehen an seiner Oberfläche kleine Risse, wodurch Gelenkflüssigkeit tief in den Knochen eindringt. Diese beinhaltet reichlich entzündliche Zellen und Stoffe, welche den Knochen anfressen und echte Defekte bilden. Diese werden subchondrale Pseudozysten genannt.
Letztendlich verschwindet der Gelenkspalt komplett, die Gelenkpartner werden zwischen riesigen Exophyten eingemauert und das ehemalige Gelenk ist fast versteift. Die Restbewegungen sind funktionell irrelevant und schmerzhaft (med. Ankylose).
Betroffene
Aufgrund der Altersgipfels für Sprunggelenkfrakturen bei jüngeren Patienten infolge von Verkehrs- und Sportunfällen, entwickelt man eine posttraumatische OSG-Arthrose in einem jüngeren Alter. Bei dieser Gruppe stehen Männer und Frauen im gleichen Verhältnis.
Die rheumatische OSG-Arthrose entsteht im Gegensatz dazu deutlich öfter bei Frauen (bis zu 15x). Der Altersgipfel liegt bei dieser Form um den 50. Lebensjahr.
Fehlstellungsbedingte OSG-Arthrosen entstehen ab dem 60. Lebensjahr in gleicher Weise bei Männern und Frauen.
Die Charcot-Arthropathie kann sowohl bei jüngeren (Diabetes mellitus Typ I), als auch bei älteren Patienten (Diabetes mellitus Typ II oder Alters-Diabetes sowie bei alkoholischer Polyneuropathie) auftreten.
Die idiopathische OSG Arthrose entsteht bereits ab dem 40.-Lebensjahr, wird jedoch erst symptomatisch ab dem 60.-Lebensjahr. In dieser Gruppe sind eher Männer betroffen.
Symptome
Wie äußert sich die Arthrose im Sprunggelenk? Wie fühlt sich die Arthrose im Sprunggelenk an?
Das grundlegendste Symptom ist der Schmerz. Bei fast allen Arthroseformen besteht der Schmerz am Anfang ausschließlich bei Belastung. Wenn der Schmerz im Liegen oder sogar nachts besteht verbirgt sich i.d.R. eine entzündliche oder neurologische Ursache dahinter, wie z.B. Rheuma, bakterielle oder abakterielle Entzündung, Polyneuropathie usw.
Ein ständiger Begleiter ist die Gelenksteifigkeit. Diese nimmt mit dem Verschleiß zu.
Die Symptome verlaufen in wellenförmige Phasen. Am Anfang sind die schmerzhaften Phasen nur kurz, werden aber mit Verschleißausprägung länger und häufiger.
Übermäßige Anstrengung oder Wetteränderungen können eine schmerzhafte Phase auslösen. Im Endstadium können diese sogar in Ruhe entstehen.
Schwellungen des Gelenkes und verstrichene Gelenksilhouetten entstehen aufgrund des vermehrten Gelenkergußes.
Schwellungen des Gelenkes und verstrichene Gelenksilhouette entstehen aufgrund des vermehrten Gelenkergußes.
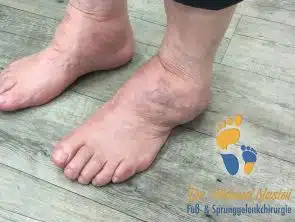
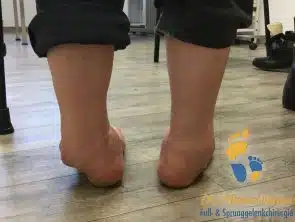
Osteophyten werden vom Patienten selbst getastet. Diese führen zur Reibung mit dem Schuhwerk. Durch die knöcherne Zerstörung entstehen Fehlstellungen des Fußes. Oft führt dieses zu einem unsicheren Stand und Gangbild sowie zum häufigen Umknicken.
Diagnose
Klinische Untersuchung
Die ersten Hinweise auf eine OSG-Arthrose gibt sogar der Patient selbst. Eine Fraktur des Sprunggelenkes oder wiederholte Bänderrisse in der Vorgeschichte weisen auf eine posttraumatische Sprunggelenksarthrose hin. Rheuma ohne effiziente medikamentöse Therapie ist ein Grund für eine rheumatische Arthrose. Sportler (Fußballer, Handballer und Basketballer) leiden oft an Sprunggelenksverletzungen und die erheblichen Belastungen machen sie anfälliger für eine Arthrose.
Weitere Indizien kann man sogar mit bloßem Auge erkennen. Der Patient hinkt und kann das betroffene Bein schlecht belasten, der Schritt auf der betroffene Seite ist kürzer. Aufgrund der Bewegungseinschränkung hält der Patient beim Abrollen das betroffene Bein nach außen gedreht und rollt über die Innenseite des Fußes ab. Die Gelenkkontur und die Knöchelsilhouette sind durch den Gelenkerguß und die knöchernen Vorsprünge (Exophyte) verstrichen.
Fehlstellungen, wie Spitzfuß oder Kippung nach außen (med. Rückfußvarus) können ebenfalls durch einfache Inspektion erkannt werden. Dadurch kommt es zu einer Fehlbelastung einiger Fußregionen, hier bildet sich vermehrt Hornhaut (med. Klavus).
Die Beweglichkeit des oberen Sprunggelenkes ist deutlich eingeschränkt und beim Durchbewegen werden Schmerzen ausgelöst.
Röntgen
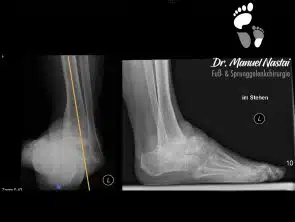
Die Röntgen-Untersuchung ist unentbehrlich. Hierfür werden Aufnahmen des oberen Sprunggelenkes sowie des Fußes jeweils in 2 Ebenen unter Belastung durchgeführt. Nur durch Aufnahmen mit Belastung kann man Angaben über Fehlstellungen machen.
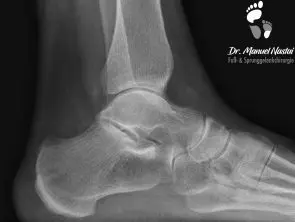
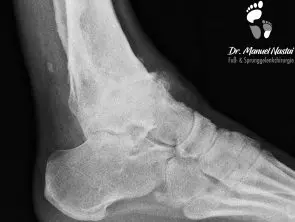
Bei einer beginnenden Arthrose ist nur der Knorpel beschädigt. Hier werden auf dem Röntgen-Bild entweder keine krankhafte Veränderungen oder eine Einengung des Gelenkspaltes gesehen.
Die ersten knöchernen Veränderungen sind die Bildung von Exophyten. Diese entstehen an der vorderen Schienbeinkante, zunächst als Anspitzung und später als knöcherne Ausziehung auch am Sprungbeinhals.
Man kann auch einen prallen Gelenkerguß mit Ballonierung der Gelenkkapsel vorne feststellen.
Durch die knöcherne Destruktion werden die Gelenkflächen verformt. Die Gelenkpartner passen nicht mehr zueinander.
Im fortgeschrittenen Stadium kann man zystische Formationen, sog. Pseudozysten erkennen.
Die Fuß-Aufnahmen mit Belastung geben Hinweise auf sekundäre Fehlstellungen des Fußes, oft Ursache der Arthrose. Diese müssen bekannt sein und im Behandlungskonzept integriert sein.
Computertomographie (CT)
Kleine knöcherne Veränderungen, vor allem im Anfangsstadium können im CT viel besser als im Röntgen entdeckt werden. Das CT ermöglicht die Anfertigung von 3D-Rekonstruktionen. Diese geben zusätzliche Informationen für die OP-Planung bei ausgeprägten Fehlstellungen.
Das CT ist mit einer gewissen Strahlenbelastung verbunden und sollte nur mit klarer Indikation durchgeführt werden.
Kernspintomographie (MRT)
Weichteilige Veränderungen wie ein Gelenkerguß, Sehnenscheidenentzündungen, Analyse der Gelenkbänder und Gelenkkapsel können nur im MRT beurteilt werden. Der Zustand des Gelenkknorpels ist eine weitere Indikation für das MRT. Durch die verschleißbedingte Reibung kommt es zu einer Erhöhung des Wassergehaltes im Knochen (med. Knochenödem). Dies ist im MRT darstellbar. Damit ist das MRT sensible Methode zur Identifizierung der Sprunggelenksarthrose in Anfangsstadium. Es ersetzt jedoch nicht die Röntgen-Diagnostik, sondern ergänzt sie. Die Untersuchung ist mit einer eingeschränkten Verfügbarkeit, oft mit längere Wartezeiten verbunden. Sie kann nicht bei Patienten mit Platzangst, Herzschrittmachern oder mit ferromagnetischen Implantaten durchgeführt werden. Sie ist nicht schädigend und dauert für ein Sprunggelenk ca. 30 min.
Szintigraphie
Die Szintigraphie hat Ihre Rolle in der Diagnose der Sprunggelenksarthrose verloren. Sie ist eine schädigende Untersuchung mit deutlich weniger Aussagekraft als das MRT. In unserer Einrichtung wird diese Untersuchung nicht durchgeführt.
Spect-CT
Hierbei handelt es sich um eine Kombination aus CT und Szintigraphie. Indikationen hierfür sind der Verdacht auf Arthrose bei radiologisch nicht feststellbaren Veränderungen. Die Sensibilität ist leicht höher als beim MRT, jedoch muss abgewogen werden, ob die minimalen zusätzlichen Informationen die Strahlenbelastung notwendig machen.
Punktion und Analyse der Gelenkflüssigkeit
Manchmal stellt sich der Patient mit plötzlicher Verschlechterung der Schmerzen und leichten Entzündungszeichen (Rötung, Überwärmung, Schwellung) vor. Hier muss notfallmäßig eine bakterielle Entzündung ausgeschlossen werden. In diesem Fall wird eine Punktion des Gelenkes unter örtlicher Betäubung durchgeführt, um die Gelenkflüssigkeit zu untersuchen.
Als erstes wird das Aussehen der Flüssigkeit beurteilt. Arthrotischer Erguss ist klar, leicht gelblich und sieht wie Öl aus. Bei Rheuma ist leicht trüb, aber immer noch flüssig. Bei bakteriellen Entzündungen ist die Flüssigkeit trüb, dick-flüssig, schlecht riechend.
Eine sehr gängige Untersuchung ist die Bestimmung der Zellzahl. Hier wird die Anzahl der weißen Blutkörperchen pro μl Gelenkflüssigkeit bestimmt. Als Faustregel ist der arthrotische Erguss 3-stellig, bei Rheuma 4-stellig und bei septischer Arthritis 5-stellig.
Die Gelenkflüssigkeit kann mikroskopisch untersucht werden, um Kristalle (z.B. bei Gicht) oder Bakterien zu identifizieren. Durch Anlage einer Kultur können Bakterien sicher identifiziert werden und die Wirksamkeit der Antibiotika geprüft werden.
Jetzt einen Termin vereinbaren!
Kommen Sie in unsere Fußsprechstunde und lassen Sie sich professionell beraten.
Sie können jetzt sofort online einen Termin mittels Doctolib vereinbaren. Alternativ können Sie unsere Praxis telefonisch während der regulären Öffnungszeiten oder per E-Mail erreichen.
Therapie
Konservative Maßnahmen
Was hilft gegen die Arthrose im Sprunggelenk? Was kann man gegen Arthrose im Sprunggelenk tun?
Eine Wiederherstellung des zerstörten Gelenkes kann nicht erreicht werden. Man kann durch Reduktion der Belastung die Arthrose-Fortschreitung bremsen. Dies bedeutet oft einen Verzicht auf sog. Stop-and-Go Sportarten.
Schmerzmittel in Tablettenform, wie banale Antiphlogistika, bringen Linderung, vor allem in akuten Phasen. Es empfiehlt sich eine medikamentöse Schmerztherapie nach festem Schema für ca. 1-2 Wochen und nicht nur bei Bedarf durchzuführen.
Infiltrationen mit Hyaluron-Säure oder mit thrombozytenreichem Plasma wirken in Anfangsstadium. In akuten Phasen helfen Infiltrationen mit Lokalanästhetika und Cortison.
Orthopädische Schuhe können perfekt dem Fuß angepasst werden, dadurch wird die Beweglichkeit im oberen Sprunggelenk komplett aufgehoben. Die Reibung im verschlissenen Gelenk wird reduziert und dadurch die Schmerzen gelindert. Diese Schuhe werden knöchelübergreifend bis in den Bereich der Wade angefertigt. Selbstverständlich zeigen sich diese nur wirksam wenn sie sowohl draußen, als auch im häuslichen Bereich getragen werden. Zu diesem Zweck werden sowohl Straßen- als auch Hausschuhe angefertigt.
Operative Therapie
Kann man Arthrose im Sprunggelenk operieren? Wann muss eine Sprunggelenk-Arthrose operiert werden?
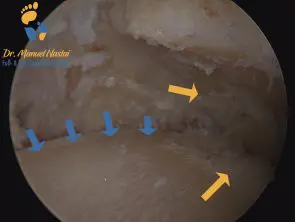
Im Anfangsstadium profitieren Patienten mit großen Osteophyten, die eher an einem Schuhkonflikt und an Bewegungseinschränkung leiden, von einer Exophytenabtragung. Diese erfolgt i.d.R. minimalinvasiv durch Sprunggelenksarthroskopie. Dieses geschieht einhergehend mit einer intensiven postoperativen Behandlung gekoppelt, um eine Verbesserung der Beweglichkeit zu erzielen. Der Knorpelschaden selber wird nicht beseitigt. In manchen Situationen kann jedoch eine Verbesserung der Beweglichkeit nach der Exophytenabtragung den Arthroseschmerz hervorrufen.
OSG-Arthrosen in Kombination mit Fußfehlstellungen, wie ausgeprägte Platt-, Hohl- oder Klumpfußfehlstellungen profitieren von der Korrektur der Fußfehlstellung. Auch in diesen Fällen wird die Arthrose selber nicht beseitigt, jedoch profitieren die Patienten von der Normalisierung der Belastung und der Arthrose-Prozess wird gebremst.
Im fortgeschrittenen Stadium empfiehlt sich die Versteifung (med. Arthrodese) des oberen Sprunggelenkes.
Der Sprunggelenksersatz (med. Implantation einer Sprunggelenksendoprothese) ist eine Option für die OSG-Arthrose. Diese Operation hat eine sehr enge Indikation und kommt nur in Frage bei älteren Patienten mit einem aktiven Leben. Wenn die Ergebnisse vor einigen Jahren mäßig waren, berichten neue Studien modernerer Endoprothesenmodelle über gute Ergebnisse. Die hohen Wechselrate mit einem verbundenen ausgeprägten Knochensubstanzverlust unterliegen immer noch diese Methode der Arthrodese.
Häufig gestellte Fragen (FAQ)
Welche Salbe für Sprunggelenk Arthrose?
Bei Sprunggelenkarthrose können Salben mit schmerzlindernden und entzündungshemmenden Eigenschaften helfen. Geeignete Wirkstoffe sind:
- Diclofenac: Häufig in Gelenk- und Sportsalben enthalten, reduziert Entzündungen und lindert Schmerzen (z. B. Voltaren).
- Ibuprofen: Wirkt ebenfalls entzündungshemmend und schmerzlindernd.
- Pflanzliche Salben: Produkte mit Beinwell, Arnika oder Teufelskralle können bei leichteren Beschwerden unterstützend wirken.
- Wärmesalben: Fördern die Durchblutung und entspannen die Muskulatur, sollten jedoch nicht bei akuten Entzündungen verwendet werden.
Was tun bei starker Arthrose im Sprunggelenk?
Bei starker Arthrose im Sprunggelenk ist eine Kombination aus konservativen und, falls notwendig, operativen Maßnahmen sinnvoll:
- Schmerzlinderung: Medikamente wie Schmerzmittel oder entzündungshemmende Mittel (z. B. NSAR) können helfen.
- Entlastung: Orthopädische Einlagen, spezielle Schuhe oder Bandagen reduzieren die Belastung des Gelenks.
- Physiotherapie: Übungen stärken die Muskulatur, verbessern die Beweglichkeit und lindern Schmerzen.
- Injektionen: Hyaluronsäure oder Kortison können direkt ins Gelenk gespritzt werden, um Entzündungen zu lindern und die Gleitfähigkeit zu verbessern.
- Operationen: Bei schwerer Arthrose kommen Gelenkversteifung (Arthrodese) oder eine Sprunggelenkprothese infrage, um Schmerzen zu beseitigen oder die Beweglichkeit zu erhalten.
Was sind die vier Stadien der Arthrose im Sprunggelenk?
Die Arthrose im Sprunggelenk verläuft in vier Stadien, die den Grad des Knorpelabbaus und die damit verbundenen Symptome beschreiben:
- Frühstadium: Der Knorpel beginnt, an Elastizität zu verlieren. Leichte Schmerzen treten bei Belastung auf, ohne sichtbare Gelenkveränderungen.
- Fortgeschrittenes Frühstadium: Der Knorpel wird dünner, und erste Risse entstehen. Schmerzen bei Bewegung nehmen zu, leichte Bewegungseinschränkungen und gelegentliche Schwellungen können auftreten.
- Fortgeschrittenes Stadium: Der Knorpel ist stark abgenutzt, Knochen reiben aufeinander. Schmerzen treten auch in Ruhe auf, das Gelenk ist deutlich steifer.
- Endstadium: Der Knorpel ist vollständig zerstört. Starke Schmerzen, Entzündungen und deutliche Fehlstellungen prägen das Bild. Die Beweglichkeit ist stark eingeschränkt.
Eine frühzeitige Behandlung kann das Fortschreiten der Arthrose verlangsamen.
Hilft Wärme bei Arthrose im Sprunggelenk?
Ja, Wärme kann bei Arthrose im Sprunggelenk hilfreich sein, insbesondere zur Linderung von Schmerzen und zur Entspannung der umliegenden Muskulatur. Wärme fördert die Durchblutung, was die Gelenke beweglicher machen und die Steifheit verringern kann. Geeignet sind warme Fußbäder, Wärmepflaster oder Heizkissen, die gezielt auf das betroffene Gelenk angewendet werden. Allerdings sollte Wärme nicht bei akuten Entzündungen oder starken Schwellungen eingesetzt werden, da sie die Symptome verschlimmern könnte. In solchen Fällen ist Kälte oft die bessere Wahl.
Wie macht sich Arthrose im Fuß bemerkbar?
Arthrose im Fuß äußert sich durch Schmerzen, die zunächst bei Belastung auftreten und im fortgeschrittenen Stadium auch in Ruhe bestehen können. Typische Anzeichen sind Steifheit, besonders am Morgen oder nach längeren Ruhephasen, sowie Schwellungen und Druckempfindlichkeit im betroffenen Bereich. Bewegungen wie Gehen oder Treppensteigen können erschwert sein, und es kommt häufig zu einer eingeschränkten Beweglichkeit der Gelenke. Betroffene bemerken zudem häufig knirschende oder reibende Geräusche bei Bewegung.
Mit der Zeit können sichtbare Deformierungen, wie Knochenverdickungen oder Fehlstellungen, auftreten. Eine frühzeitige Behandlung kann helfen, diese Beschwerden zu lindern.
Welche Übungen bei Arthrose im Sprunggelenk?
Bei Sprunggelenkarthrose können gezielte Übungen helfen, die Beweglichkeit zu verbessern, die Muskulatur zu stärken und Schmerzen zu lindern. Geeignete Übungen sind:
- Mobilisation: Kreisen Sie das Sprunggelenk langsam in beide Richtungen, um die Beweglichkeit zu fördern.
- Dehnung: Dehnen Sie die Wadenmuskulatur, indem Sie sich mit den Händen an einer Wand abstützen und ein Bein nach hinten strecken.
- Kräftigung: Ziehen Sie den Fuß langsam nach oben und drücken Sie ihn wieder nach unten (Zehen anziehen und strecken).
- Stabilität: Stehen Sie auf einem Bein, um die Balance und Fußmuskulatur zu trainieren.
Übungen sollten schmerzfrei und regelmäßig durchgeführt werden.
Wie lange dauert Arthrose im Sprunggelenk?
Arthrose im Sprunggelenk ist eine chronische, fortschreitende Erkrankung, die in der Regel ein Leben lang anhält. Der Verlauf ist individuell unterschiedlich und hängt von Faktoren wie Alter, Ursache der Arthrose, Lebensstil und Behandlung ab. In frühen Stadien kann die Erkrankung über Jahre hinweg relativ stabil bleiben, insbesondere bei angepassten Maßnahmen wie Physiotherapie und Schonung. Ohne Behandlung schreitet die Arthrose jedoch häufig schneller voran, was zu stärkeren Schmerzen und einer zunehmenden Bewegungseinschränkung führen kann. Eine frühzeitige Diagnose und Therapie können den Verlauf verlangsamen, die Beschwerden lindern und die Lebensqualität deutlich verbessern.
Kann man Arthrose im Sprunggelenk behandeln?
Ja, Sprunggelenkarthrose kann behandelt werden, auch wenn sie nicht vollständig heilbar ist. Ziel der Behandlung ist es, Schmerzen zu lindern, die Beweglichkeit zu verbessern und das Fortschreiten der Erkrankung zu verlangsamen. Konservative Maßnahmen umfassen Physiotherapie, spezielle Übungen zur Stärkung der Muskulatur, orthopädische Einlagen, Schmerzmedikamente und entzündungshemmende Mittel. Bei stärkeren Beschwerden können Kortison-Injektionen, Hyaluronsäure oder Eigenbluttherapie in das Gelenk helfen. Bei Ausschöpfung der konservativen Maßnahmen stehen operative Operationen wie Arthroskopie, Umstellungsosteotomie, Gelenkersatz, Prothese oder Gelenkversteifung (Arthrodese) zur Verfügung. Eine frühzeitige Diagnose und eine individuell angepasste Therapie sind entscheidend, um die Lebensqualität zu erhalten.
Welche Schuhe bei Sprunggelenk Arthrose?
Bei Sprunggelenkarthrose sind Schuhe wichtig, die Komfort, Stabilität und Dämpfung bieten. Ideal sind Modelle mit weicher, gut gepolsterter Sohle, die Stöße beim Gehen abfedern.
Schuhe mit einem festen Fersenbereich und ausreichend Platz im Vorfußbereich sorgen für Stabilität und vermeiden Druckstellen. Orthopädische Einlagen oder individuell angepasste Schuhe können die Belastung des Sprunggelenks reduzieren und die Fußstellung korrigieren. Ein leicht erhöhter Absatz oder eine Abrollsohle kann die Bewegungsabläufe erleichtern. Vermeiden Sie enge, harte Schuhe oder hohe Absätze, da diese den Druck auf das Gelenk erhöhen und Beschwerden verschlimmern können.
Wie äußern sich die Schmerzen bei der Sprunggelenk Arthrose?
Die Schmerzen bei einer Sprunggelenkarthrose treten meist als belastungsabhängige Beschwerden auf, die sich bei körperlicher Aktivität wie Gehen, Laufen oder Treppensteigen verstärken. Typisch ist ein dumpfer oder stechender Schmerz im Gelenkbereich, der oft von einer Morgensteifigkeit oder Anlaufschmerzen nach Ruhephasen begleitet wird. Mit fortschreitender Erkrankung können die Schmerzen auch in Ruhe auftreten und durch Wetterveränderungen verstärkt werden. Häufig kommt es zusätzlich zu Schwellungen, Druckempfindlichkeit und einer eingeschränkten Beweglichkeit des Sprunggelenks, was alltägliche Aktivitäten erschwert. Die genaue Schmerzintensität und -lokalisation können je nach Schweregrad und Ursache der Arthrose variieren.
Welche OP für Sprunggelenk Arthrose?
Je nach Schweregrad und individuellen Bedürfnissen stehen verschiedene operative Behandlungsmöglichkeiten zur Verfügung.
- Arthroskopie (Gelenkspiegelung):
In frühen Stadien der Arthrose kann eine Arthroskopie helfen, insbesondere wenn große knöcherne Auswüchse (Exophyten) im vorderen Bereich des Gelenks (ventral) die Beweglichkeit einschränken. Durch minimalinvasive Verfahren können diese Vorwölbungen entfernt und die Streckbarkeit des Sprunggelenks verbessert werden. - Umstellungsosteotomie:
Arthrose mit Achsabweichungen (Varus- oder Valgus-Arthrose) kann durch eine Umstellungsosteotomie korrigiert werden. Dabei wird der Knochen oberhalb des oberen Sprunggelenks durchtrennt und nach innen oder außen aufgeklappt. Dadurch wird die Gelenkebene senkrecht zur Längsachse des Schienbeins ausgerichtet, um die Belastung im Gelenk zu normalisieren. Diese Eingriffe heilen die Arthrose nicht, sondern dienen als vorbereitende Maßnahmen für eine spätere Gelenkprothese oder eine Gelenkversteifung (Arthrodese). Durch solche Korrekturen kann man jedoch wertvolle Zeit gewinnen, um gelenkerhaltende Maßnahmen möglichst lange zu nutzen. - Sprunggelenksprothese:
Bei fortgeschrittener Arthrose mit noch erhaltener Beweglichkeit kann eine Sprunggelenksprothese eingesetzt werden, um die Funktion zu erhalten. Dieser Eingriff wird bevorzugt bei älteren und weniger aktiven Patienten durchgeführt, da die Haltbarkeit der Prothese begrenzt ist und eine geringere Belastung ihre Lebensdauer verlängert. - Arthrodese (Gelenkversteifung):
Bei einer bereits stark eingeschränkten Beweglichkeit oder einer fortgeschrittenen, zerstörenden Arthrose wird eine Gelenkversteifung durchgeführt. Diese Methode stabilisiert das Gelenk dauerhaft und beseitigt Schmerzen, allerdings auf Kosten der Beweglichkeit.
Was ist eine Sprunggelenk Arthrose?
Eine Sprunggelenkarthrose ist eine degenerative Gelenkerkrankung, bei der der Knorpel im Sprunggelenk allmählich abgebaut wird. Dies führt zu Schmerzen, Bewegungseinschränkungen und Steifheit im Gelenk. Ursachen können Verletzungen, wie Bänderrisse oder Knochenbrüche, wiederholte Überlastungen, entzündliche Erkrankungen wie Arthritis oder altersbedingter Verschleiß sein. Im fortgeschrittenen Stadium können auch Knochenveränderungen, wie Osteophyten, auftreten. Die Symptome entwickeln sich meist langsam und verschlechtern sich mit der Zeit. Eine rechtzeitige Diagnose und Behandlung, wie Physiotherapie, Schmerztherapie oder spezielle Schuheinlagen, können helfen, die Beschwerden zu lindern und die Lebensqualität zu verbessern.
Fallbespiele

Arthroskopische Arthrodese
Minimalinvasive Sprunggelenkversteifung, Schlüßelloch
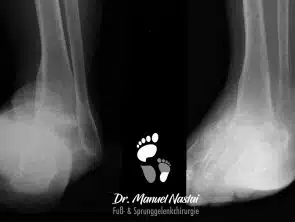
OSG-Versteifung mit Ilizarov-Fixateur
Destruierende Sprunggelenkarthrose, Talektomie
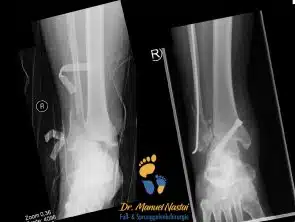
OSG-Versteifung mit Schrauben
offene Fraktur, primäre Versteifung
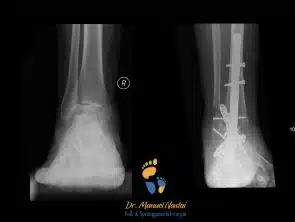
3-fache-Versteifung mit Nagel
OSG, USG, Chopart-Arthrodese, Hohlfuß, retrograder Nagel
Jetzt einen Termin vereinbaren!

Ahmed Qretam
Dr.-medic Melanie Selle
Daniel Thriemer