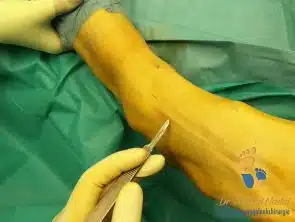
Eine Haglundexostose bei Patienten mit Hohlfuß-Fehlstellung ist ein hartnäckiges Problem. Durch eine einfache Abtragung kann man oft dieses Problem nicht lösen. In solchen Fällen ist eine sog. Zadek-Osteotomie indiziert. Hier wird ein Knochenkeil aus dem Fersenbein entfernt und nach vorne rotiert. Dadurch wird das hintere Fersenbeinanteil mit dem Achillessehnenansatz entlastet.
Die Operation kann nun durch eine winzige Inzision mit einem speziellen minimalinvasiven Instrumentarium durchgeführt. Die minimalinvasive Operation verläuft dadurch mit einer niedrigen Komplikationsrate (Infektionen, Wundheilungsstörungen) und eine schnellere Genesung.
Dieser Text wurde nach bestem Wissen und Gewissen nach aktuellem wissenschaftlichen Stand zu Aufklärungszwecken bereitgestellt. Er dient der medizinischen Aufklärung und nicht zur Selbstdiagnose. Er ersetzt keine Vorstellung bei einem Facharzt.
Inhaltsverzeichnis
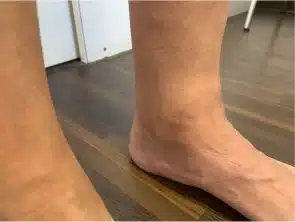
Die Haglundferse
Patienten mit einer Haglundferse verfügen über eine besondere Form des Fersenbeins. Dieses verfügt über eine knöcherne Vorwölbung in der Nähe der Achillessehne, welche zu Entzündungen und Schuhkonflikt führt. Langjährige Entzündungen führen zur Bildung von knöchernen Anbauten in der Achillessehne (der sog. dorsale Fersensporn).
Die Schmerzen sind hinten an der Ferse lokalisiert. Hier kann man eine Druckstelle sowie Hornhautbildung erkennen.
Wir bereits berichtet, helfen im Anfangsstadium konservative Maßnahmen wie physiotherapeutische Dehnübungen, Schuheinlagen mit Absatzerhöhung, tiefe Reizbestrahlung, Stoßwellentherapie sowie Infiltrationstherapien mit Hyaluronsäure oder Eigenblut. Wenn diese Maßnahmen keine Besserung mehr bringen ist eine Operation indiziert..
Patienten mit einer Haglundferse verfügen über eine besondere Form des Fersenbeins. Dieses verfügt über eine knöcherne Vorwölbung in der Nähe der Achillessehne, welche zu Entzündungen und Schuhkonflikt führt. Langjährige Entzündungen führen zur Bildung von knöchernen Anbauten in der Achillessehne (der sog. dorsale Fersensporn).
Die Schmerzen sind hinten an der Ferse lokalisiert. Hier kann man eine Druckstelle sowie Hornhautbildung erkennen.
Wir bereits berichtet, helfen im Anfangsstadium konservative Maßnahmen wie physiotherapeutische Dehnübungen, Schuheinlagen mit Absatzerhöhung, tiefe Reizbestrahlung, Stoßwellentherapie sowie Infiltrationstherapien mit Hyaluronsäure oder Eigenblut. Wenn diese Maßnahmen keine Besserung mehr bringen ist eine Operation indiziert.
Fersenschmerzen beim Hohlfuß
Bei Patienten mit Hohlfuß ist das Fersenbein steiler. Das bedeutet, dass das hintere Fersenbeinanteil und damit auch die evtl. vorhandene Haglundexostose noch mehr nach hinten vortritt und der Sehnenkonflikt noch ausgeprägter ist.
Diese Patienten tendieren weniger von den konservativen Maßnahmen zu profitieren und früher eine operative Korrektur zu benötigen.
Minimalinvasive Zadek-Osteotomie
Über die konservativen und operativen Therapiemöglichkeiten bei Haglund Exostose wurde bereits ausführlich berichtet. Dieser Beitrag widmet sich der Beschreibung einer minimalinvasiven Operationsmethode bei Patienten mit insertioneller Achillodynie bei Haglund Exostose und Hohlfuß-Fehlstellung: die Zadek Osteotomie.
Jetzt einen Termin vereinbaren!
Kommen Sie in unsere Fußsprechstunde und lassen Sie sich professionell beraten.
Sie können jetzt sofort online einen Termin mittels Doctolib vereinbaren. Alternativ können Sie unsere Praxis telefonisch während der regulären Öffnungszeiten oder per E-Mail erreichen.
Operationsmethode
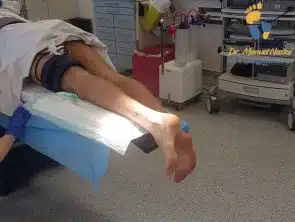
Lagerung
Der Patient liegt auf dem Bauch auf dem gepolsterten OP Tisch. Eine Manschette wird auf dem Oberschenkel angelegt und aufgeblasen. Diese unterbricht den Blutzufluss zum Bein für die Dauer der Operation und erleichtert die Arbeit. Durch die winzigen Zugänge kann man den Knochen nicht visualisieren, demzufolge wird die gesamte Arbeit röntgengesteuert durchgeführt.
Anästhesie
Eine minimalinvasive Zadek Osteotomie wird in Vollnarkose durchgeführt. Dies bietet dem Patienten das Komfort, von der technischen Seite der Operation (Geräusche, Manipulationen) nichts mitzubekommen und dem Operateur die beste Bedingungen sich auf seine Arbeit zu konzentrieren.
Schmerztherapie
Alle unsere Patienten bekommen während der Narkose einen Fußblock. Es wird ein langwirkendes Lokalanästhetikum in der Nähe aller 5 Fußnerven verabreicht. Die Wirkung hält bis zu 24h und bietet dem Patienten in den meisten Fällen in dieser Zeit eine komplette Beschwerdefreiheit. Aus diesem Grund werden während der Narkose keine oder nur minimale Mengen Opiate (morphin-ähnliche Medikamente) verabreicht und dadurch werden die damit verbundene postnarkotische Übelkeit und Erbrechen vermieden.
Video 1: Beispielhafte Durchführung eines Fußblocks (während einer anderen Operation, in Rückenlage). Das Anästhetikum wird ringförmig subkutan um das Sprunggelenk und in der Tiefe an zwei Stellen eingespritzt, um alle 5 Nerven des Fußes zu betäuben.
Dieser Fußblock wird am Anfang der Operation durchgeführt, damit der Patient am Operationsende von der vollen Wirkung des Medikamentes profitieren kann.
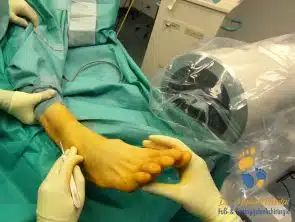
Röntgen
Bei klassischen Operationen wird die Haut weit geschnitten und der Knochen dargestellt. Bei der minimalinvasiven Techniken erfolgt die gesamte Arbeit „geschlossen“. Man macht einen kleinen Schnitt von ca. 1 cm verwendet man ein spezielles Instrumentarium, um den Knochen zu durchtrennen. Die Operationsschritte werden unter Röntgenkontrolle gesteuert. Man sieht praktisch nie den Knochen. Mehr über minimalinvasive Fuß-Operationen.
MIS Haglund-Exostosenresektion
In der ersten Phase erfolgt eine minimalinvasive Haglund-Exostosenresektion. Eine ca. 1 cm lange Inzision wird seitlich an der Ferse durchgeführt. Mit einem Raspatorium wird das Weichteilgewebe vom Fersenbein abgelöst. Dies erleichtert die Entfernung des knöchernen Fragmentes nach der Durchtrennung (med. Osteotomie).
Eine 2 mm dünne Fräse wird auf dem Fersenbein direkt am Ansatz der Achillessehne eingebracht. Um die Sehne zu schützen, wird die Fräse immer von der Sehne weg getätigt. Die Richtung der Osteotomie wird unter Röntgen bestimmt und kontrolliert. Das durchtrennte Fragment wird mobilisiert und mit einer Klemme aus dem Situs als Ganzes oder in mehreren Stücken entfernt.
Minimalinvasive Resektion des hinteren Fersensporns
Zunächst wird ein eventuell vorhandener hinterer Fersensporn entfernt. Dieser befindet sich in der Achillessehne drinnen, demzufolge muss die Sehne erstmals teilweise abgelöst werden. Eine Achillessehne setzt sich „U“-förmig und breitbasig auf dem Fersenbein an und lediglich das hintere Anteil der Sehne wird abgelöst. Die belassenen Seitenzügel reichen bis zur Heilung des hinteren Anteil vollkommen aus. Der hintere Fersensporn wird mittels einer Kugelfräse weggefräst und die entstandene Knochenpaste aus der Wunde ausgiebig ausgespült.
Fersenbeinosteotomie
Nun erfolgt die eigentliche Zadek-Osteotomie. Die Lokalisation des zu entfernenden Knochenkeils wird mittels eines Drahtes unter Röntgenkontrolle identifiziert und auf der Haut markiert. Eine Inzision erfolgt seitlich an der Spitze des geplanten Keils. Die Fräse wird senkrecht auf dem Fersenbein in den Knochen eingebracht. Nun wird die Fräse nach oben getätigt und dadurch ein Schenkel der Osteotomie gefräst. Nun wird der Inhalt des Keils mittels einer speziellen (konischen) Fräse zur Knochenpaste zermahlt. Eine knöcherne Brücke wird unten für eine erhöhte Stabilität belassen. Das Knochenmaterial wird nun aus dem OP-Gebiet ausgespült.
Nach Vervollständigung wird die Osteotomie manuell oder mittels eines Raspatoriums verschlossen.
Die Korrektur wird mittels zwei Drähte temporär und dann definitiv mittels zwei durchbohrten Schrauben mit versenktem Kopf fixiert. Durch das spezielle Design üben diese Schrauben Kompression zwischen die Knochenfragmente aus. Dadurch wird die knöcherne Heilung gefördert.
Nachbehandlung
Die winzigen Wunden werden nicht genäht, sondern mittels spezieller Pflasterstreifen geklebt. Dadurch entfällt die Fadenentfernung.
Eine vermehrte Blutung ist nach dieser Operation normal und sollte den Patienten nicht beunruhigen. Das Bein wird mittels eines Walkers ruhiggestellt und darf direkt nach dem Aufwachen von der Narkose voll belastet werden. Eine Einschränkung des Laufens auf das absolut Nötigste ist jedoch in den ersten 24h erforderlich, sonst werden die postoperative Blutung und Schwellung verstärkt.
Das Bein soll auf einem Kissen hoch gelagert werden. Aus Faustregel wirkt eine erhöhte Position (oberhalb des Herzens) abschwellend. Die intraoperativ durchgeführte Regionalanästhesie (sog. Fußblock) sorgt in den meisten Fällen für eine komplette Schmerzfreiheit für etwa 12-24h. Trotz dessen sollte die verordnete zweifache Schmerzmedikation in voller Dosis eingenommen werden, um einen schmerzfreien Übergang nach Beendigung der Blockwirkung zu sichern.
Die Ruhigstellung erfolgt, je nach Ausmaß der Achillessehnenablösung für 2-6 Wochen während der Nacht. Beim Laufen sollte der Walker 6 Wochen getragen werden.
Physiotherapie (Krankengymnastik) soll ab der 6. Woche durchgeführt werden. Die KG-Termine sollten jedoch lange im Voraus (am Besten gleichzeitig mit der OP-Terminierung) ab der 6. postoperativen Woche vereinbart werden. Mit der Intensivierung der Belastung und Bewegung in der KG-Phase wird die Schwellung zunehmen. Aus diesem Grund sollte man auch Lymphdrainagetermine vereinbaren. Bei vorbestehender Schwellneigung kann das Tragen eines Kompressionsstrumpfes notwendig sein.
Ergebnisse
Die postoperativen Ergebnisse einer Zadek-Osteotomie sind in der Regel sehr zufriedenstellend und zeigen eine deutliche Verbesserung der Lebensqualität der Patienten. Nach der Operation berichten die meisten Patienten über eine spürbare Schmerzreduktion und eine gesteigerte Mobilität im Alltag.
Eine vollständige Genesung erfordert Geduld und eine strukturierte Nachbehandlung. In den ersten 6 Wochen ist der Fuß häufig immobilisiert, um die Heilung zu unterstützen. In dieser Phase wird die Belastung des operierten Fußes schrittweise wieder aufgenommen. Physiotherapie ist ein wesentlicher Bestandteil der Rehabilitation und hilft, die Beweglichkeit des Fußes zu verbessern, die umliegende Muskulatur zu stärken und eine optimale Funktion wiederherzustellen. Diese wird erst nach 6 Wochen angefangen. Oft bekommt man in der Kürze keine Termine für Physiotherapie, daher empfiehlt es sich die Termine sogar vor der Operation zu vereinbaren.
Studien zeigen, dass bis zu 90 % der Patienten mit den Ergebnissen der Zadek-Osteotomie zufrieden sind. Die Heilungszeit variiert individuell, aber viele Patienten können nach etwa drei Monaten zu normalen Aktivitäten zurückkehren.
Komplikationen
Wie bei jedem chirurgischen Eingriff birgt auch die Zadek-Osteotomie bestimmte Risiken und mögliche Komplikationen. Obwohl der Eingriff in der Regel sicher und erfolgreich ist, sollten Patienten über potenzielle Probleme informiert sein, um eine fundierte Entscheidung zu treffen.
Wundheilungsstörungen
Nach der Operation können Wundheilungsstörungen auftreten, insbesondere bei Patienten mit Vorerkrankungen wie Diabetes oder bei Rauchern. Andere Ursache für Wundheilungstörungen sind Verbrennungen an der Osteotomiestelle durch die schnell drehende Fräse. Die meisten können konservativ (
Infektionen
Infektionen sind eine seltene, aber ernstzunehmende Komplikation. Oberflächliche Infektionen können meist mit Antibiotika behandelt werden, während tiefere Infektionen eine erneute chirurgische Intervention erfordern können.
Verzögerte Knochenheilung oder Pseudarthrose
In extrem seltenen Fällen kann es zu einer verzögerten Knochenheilung oder einer Pseudarthrose (Nicht-Verheilung des Knochens) kommen. Dies kann zu anhaltenden Schmerzen und einer eingeschränkten Funktion führen, die eine erneute Behandlung erforderlich machen.
Nervenschäden
Selten können während der Operation Nerven im Bereich der Ferse verletzt werden, was zu Taubheitsgefühlen, Kribbeln oder komplette Gefühllosigkeit vor Allem im Versorgungsgebiet es Nervus suralis führen kann. Solche Symptome sind nicht ganz selten, jedoch stellen sich spontan in bis zu 95% der Fälle ein. Die Dauer der Symptome kann bis zu einem Jahr betragen.
Beschwerdepersistenz
In manchen Fällen kann es trotz erfolgreicher Operation zu einem Fortbestehen der Symptome kommen, beispielsweise durch Narbengewebe oder eine unzureichende biomechanische Korrektur.
Implantatbezogene Komplikationen
Schrauben, die zur Stabilisierung verwendet werden, können Irritationen verursachen. In den meisten Fällen stellen sich die Symptome nach einer Entfernung des Materials ein.
Blutgerinnsel und Thrombosen
Ein erhöhtes Risiko für Thrombosen besteht insbesondere bei eingeschränkter Mobilität nach der Operation. Vorbeugende Maßnahmen wie Thrombosespritzen können dieses Risiko reduzieren.
Kosten
Wird eine minimalinvasive Zadekosteotomie von der Krankenkasse bezahlt? Werden die Kosten für eine minimalinvasive Zadek-Osteotomie von der Krankenkasse übernommen?
Die Kosten für eine minimalinvasive Zadek-Osteotomie werden immer vollständig sowohl von den gesetzlichen als auch von den privaten Krankenkassen übernommen.
Bei Privatversicherten rechnen wir mit den üblichen Steigerungsfaktoren ab, sodass Patienten keine Kosten selbst tragen müssen.
Häufig gestellte Fragen (FAQ)
Ist Eis gut für die Haglund-Deformität?
Ja, Eis kann bei einer Haglund-Deformität hilfreich sein, da es Schmerzen lindert und Schwellungen sowie Entzündungen reduziert. Das Kühlen der betroffenen Ferse kann die Entzündung im Schleimbeutel (Bursitis) und im umliegenden Gewebe verringern, was oft ein Begleitsymptom der Haglund-Deformität ist. Durch die Anwendung von Eis wird der Blutfluss reduziert, wodurch Schmerzen und Schwellungen vorübergehend abklingen. Es wird empfohlen, Eis für etwa 15-20 Minuten auf die betroffene Stelle aufzulegen, dabei jedoch immer ein dünnes Tuch zwischen Eis und Haut zu legen, um Erfrierungen zu vermeiden. Die Anwendung kann mehrmals täglich erfolgen, insbesondere nach Belastung oder bei akuten Schmerzen.
Können Sandalen eine Achillessehnenentzündung verursachen?
Ja, Sandalen können eine Achillessehnenentzündung begünstigen, insbesondere wenn sie flach und ohne Fersenerhöhung sind oder wenig Halt bieten. Flache Sandalen lassen die Achillessehne stärker gedehnt, was die Spannung und Belastung auf die Sehne erhöht und dadurch das Risiko für eine Entzündung steigern kann. Sandalen ohne angemessene Dämpfung oder Fußunterstützung federn außerdem den Aufprall beim Gehen weniger ab, was zu zusätzlichem Stress für die Achillessehne führt.
Sind Crocs gut bei Sehnenentzündungen?
Crocs können bei Sehnenentzündungen, wie einer Achillessehnenentzündung, eine gewisse Linderung bieten, da sie weich, leicht und dämpfend sind. Ihre dicke Sohle und die gute Stoßabsorption reduzieren den Druck auf die Ferse und das Fußgewölbe, was bei leichten Beschwerden hilfreich sein kann. Auch der weiche Fersenbereich minimiert Reibung, was den Komfort für empfindliche Füße erhöht. Allerdings bieten Crocs wenig bis keine Fersenerhöhung und keine gezielte Unterstützung für die Achillessehne. Das Fehlen einer stabilen Fersenstruktur und die insgesamt lockere Passform können den Halt reduzieren, was bei längerem Tragen oder bei stärkerer Entzündung unzureichend sein könnte.
Kann Barfußlaufen eine Achillessehnenentzündung verursachen?
Ja, Barfußlaufen kann bei ungeübten Personen oder bei zu schneller Steigerung der Belastung eine Achillessehnenentzündung verursachen oder verstärken. Beim Barfußlaufen oder beim Tragen von Barfußschuhen gibt es keine Fersenerhöhung, was bedeutet, dass die Achillessehne und die Wadenmuskulatur stärker gedehnt und beansprucht werden. Diese erhöhte Zugkraft auf die Achillessehne kann zu Überlastung und Entzündungen führen, insbesondere wenn die Muskulatur und Sehnenstruktur nicht an diese Belastung gewöhnt sind.
Sind Barfußschuhe gut bei einer Achillessehnenentzündung?
Barfußschuhe sind bei einer Achillessehnenentzündung in der Regel nicht empfehlenswert, da sie eine flache Sohle und wenig Dämpfung bieten. Durch die fehlende Fersenerhöhung bleibt die Achillessehne in einer stärker gedehnten Position, was bei bestehenden Entzündungen zusätzlichen Stress verursachen kann. Auch die geringe Stoßdämpfung von Barfußschuhen kann bei jedem Schritt die Belastung auf die Sehne erhöhen und die Schmerzen verstärken.
Kann man mit einer Achillessehnenentzündung fliegen?
Ja, das Fliegen mit einer Achillessehnenentzündung ist in der Regel möglich, jedoch sollten einige Vorsichtsmaßnahmen beachtet werden, um Beschwerden zu minimieren. Während des Flugs kann das lange Sitzen zu einer eingeschränkten Durchblutung und Schwellungen führen, die die Entzündung und die Schmerzen in der Achillessehne verstärken können. Um dies zu vermeiden, ist es ratsam, regelmäßig aufzustehen und sich zu bewegen, idealerweise alle 30 bis 60 Minuten. Leichte Dehnübungen für die Waden und das Kreisen der Füße im Sitzen helfen, die Durchblutung anzuregen. Kompressionsstrümpfe können ebenfalls unterstützen, indem sie die Blutzirkulation fördern und Schwellungen entgegenwirken.
Was verschlimmert die Haglund-Deformität?
Die Haglund-Deformität kann durch verschiedene Faktoren verschlimmert werden, die Druck und Reibung an der Ferse erhöhen. Enge oder schlecht sitzende Schuhe, insbesondere solche mit harten Fersenkappen, fördern eine stärkere Reibung an der knöchernen Ausstülpung und können Entzündungen und Schmerzen verstärken. Hohe Absätze sind ebenfalls problematisch, da sie den Druck auf die Ferse und die Achillessehne erhöhen. Intensive körperliche Aktivitäten wie Laufen, Springen oder Sportarten mit abrupten Bewegungen belasten die Achillessehne und die Ferse zusätzlich und können die Symptome verschlimmern. Darüber hinaus erhöht eine straffe Achillessehne, oft bedingt durch mangelndes Dehnen, den Zug auf die Ferse, was die Beschwerden verstärken kann. Auch entzündliche Reaktionen im Schleimbeutel (Bursitis), die sich durch wiederholte Reibung entwickeln, verschlimmern die Haglund-Deformität. Ohne Entlastung und geeignete Maßnahmen wie spezielle Einlagen oder angepasste Schuhe kann sich die Entzündung chronisch festsetzen und die Beschwerden nachhaltig verschlechtern. Regelmäßige Pausen, entzündungshemmende Maßnahmen und die richtige Schuhwahl sind daher entscheidend, um eine Verschlimmerung zu vermeiden.
Sind flache Schuhe bei einer Achillessehnenentzündung besser?
Flache Schuhe sind bei einer Achillessehnenentzündung in der Regel nicht ideal, da sie die Achillessehne stärker belasten können. Eine leichte Fersenerhöhung – etwa 10 bis 12 mm Sprengung – verringert die Spannung auf die Achillessehne und entlastet diese beim Gehen und Stehen. Flache Schuhe hingegen lassen die Sehne stärker gedehnt, was bei einer bestehenden Entzündung zu weiteren Beschwerden führen kann.
Welche Schuhe entlasten die Achillessehne?
Schuhe, die die Achillessehne entlasten, sollten über eine leicht erhöhte Ferse und gute Dämpfung verfügen, um den Druck auf die Sehne zu reduzieren und die Belastung beim Gehen und Laufen abzufedern. Schuhe mit einer Fersenerhöhung (z. B. 10-12 mm Sprengung) verringern die Zugspannung auf die Achillessehne und sind daher besonders geeignet. Gute Dämpfungsmaterialien in der Sohle, wie Gel oder Luftpolster, absorbieren den Aufprall und schonen die Sehne zusätzlich. Zudem ist es hilfreich, wenn die Fersenkappe weich oder gepolstert ist, um Reibung an der Ferse zu vermeiden. Schuhe mit einer flexiblen und gut abgerundeten Sohle unterstützen den natürlichen Abrollvorgang und reduzieren so die Belastung auf die Achillessehne. Bei bereits vorhandenen Beschwerden oder einer Neigung zu Achillessehnenproblemen können auch orthopädische Einlagen oder Fersenkissen zusätzlich entlasten. Sportschuhe für Läufer oder Walking-Schuhe mit guter Dämpfung und angepasster Fersensprengung sind ebenfalls empfehlenswert, da sie oft speziell auf die Schonung der Achillessehne ausgerichtet sind.
Was ist der Unterschied zwischen einer Achillessehnenentzündung und der Haglund-Deformität?
Die Achillessehnenentzündung (Achillodynie) und die Haglund-Deformität sind zwei unterschiedliche, aber oft miteinander verbundene Erkrankungen im Bereich der Ferse und der Achillessehne. Eine Achillessehnenentzündung ist eine Entzündung der Achillessehne selbst, verursacht durch Überbeanspruchung, Fehlbelastungen oder Mikroverletzungen. Typische Symptome sind Schmerzen entlang der Sehne, besonders bei Bewegung, sowie Schwellung und Empfindlichkeit. Die Haglund-Deformität hingegen ist eine knöcherne Ausstülpung an der Rückseite des Fersenbeins, die sich durch wiederholten Druck oder genetische Faktoren entwickelt. Diese Deformität verursacht eine mechanische Reibung an der Achillessehne und am umliegenden Gewebe, was zu Schmerzen und oft auch zu einer Entzündung im Schleimbeutel (Bursitis) führt. Im Gegensatz zur Achillessehnenentzündung ist die Haglund-Deformität eine strukturelle Knochenveränderung, die durch konservative Maßnahmen oft nur schwer vollständig beseitigt werden kann. Während die Achillessehnenentzündung meist auf Weichteile begrenzt ist, umfasst die Haglund-Deformität sowohl knöcherne Veränderungen als auch Weichteilirritationen und kann die Achillessehne belasten und zu einer Entzündung führen.
Hilft eine Kortisonspritze bei der Haglund-Deformität?
Eine Kortisonspritze kann bei einer Haglund-Deformität kurzfristig helfen, indem sie Entzündungen und Schmerzen im betroffenen Bereich reduziert, insbesondere wenn die Achillessehne oder der Schleimbeutel entzündet sind. Kortison wirkt stark entzündungshemmend und kann akute Beschwerden lindern, was in manchen Fällen die Beweglichkeit verbessert und den Alltag erleichtert. Allerdings birgt die Anwendung von Kortison bei der Haglund-Deformität auch Risiken. Wiederholte oder zu hohe Kortisoninjektionen können die Achillessehne schwächen und das Risiko für Sehnenrisse erhöhen. Deshalb werden Kortisonspritzen oft nur als vorübergehende Lösung eingesetzt und vorsichtig dosiert.
Wann sollte man bei einer Haglund-Deformität zum Arzt gehen?
Bei einer Haglund-Deformität sollte man zum Arzt gehen, wenn Schmerzen oder Beschwerden an der Rückseite der Ferse auftreten, insbesondere wenn diese durch Ruhen und gängige Maßnahmen wie Schuhwechsel oder Kühlung nicht gelindert werden. Erste Anzeichen wie Rötung, Schwellung und Druckempfindlichkeit im Bereich der Achillessehne sind Hinweise darauf, dass sich die Deformität entzündet hat und ärztliche Abklärung sinnvoll ist. Ein Arztbesuch ist ebenfalls empfehlenswert, wenn die Schmerzen beim Gehen, Stehen oder Sport deutlich zunehmen und die Mobilität einschränken. Ohne Behandlung kann eine Haglund-Deformität langfristig zu Entzündungen der Achillessehne und des Schleimbeutels führen, was das Risiko für weitere Komplikationen erhöht.
Wie trägt man Schuhe bei Haglund-Deformität?
Bei einer Haglund-Deformität ist die Wahl des richtigen Schuhwerks entscheidend, um Druck und Reibung auf die betroffene Ferse zu minimieren. Empfehlenswert sind Schuhe mit weichen, gepolsterten Fersenkappen oder speziellen Fersenpolstern, die die Reibung verringern und den Druck auf die knöcherne Ausstülpung abfedern. Schuhe ohne harte Rückseiten oder mit tiefer geschnittenen Fersenteilen können ebenfalls hilfreich sein, da sie den direkten Kontakt mit der Haglund-Deformität vermeiden. Orthopädische Einlagen oder Fersenkissen können zusätzlich eingesetzt werden, um den Druck auf die Ferse weiter zu entlasten und die Belastung auf die Achillessehne zu verringern. Einige Betroffene finden auch offene Schuhe oder Sandalen mit weichen Riemen bequem, da diese keinen Druck auf die Ferse ausüben. Es ist ratsam, enge und starre Schuhe zu vermeiden, da diese den Druck auf die Ferse erhöhen und die Beschwerden verschlimmern können. In vielen Fällen hilft es auch, verschiedene Schuhtypen auszuprobieren, um die individuell passende Entlastung und den höchsten Komfort zu finden.
Kann bei einer Haglundferse die Achillessehne reißen?
In äußerst seltenen Fällen kann das Risiko eines Achillessehnenrisses bei einer Haglundferse geringfügig erhöht sein. Die knöcherne Ausstülpung der Ferse führt oft zu anhaltendem Druck und Reibung an der Achillessehne, was zu chronischen Entzündungen und Mikroverletzungen im Sehnengewebe führen kann. Diese ständige Belastung kann die Sehne schwächen und ihre Elastizität verringern, was das Risiko eines Risses erhöht, besonders bei plötzlichen Bewegungen oder intensiven sportlichen Aktivitäten. Ein weiteres ernstzunehmendes Risiko besteht bei der Verwendung von Kortikosteroid-Injektionen zur Schmerzlinderung, da diese die Achillessehne zusätzlich schwächen und somit die Gefahr eines Risses erhöhen können. Aus diesem Grund sollte eine entzündete Achillessehne bei Haglund-Deformität mit Vorsicht behandelt werden, um das Risiko eines Risses zu minimieren.
Wann muss eine Haglundferse operiert werden?
Eine Haglundferse wird meist dann operiert, wenn konservative Behandlungen wie Einlagen, Physiotherapie, entzündungshemmende Medikamente und Anpassungen des Schuhwerks keine ausreichende Linderung verschaffen. Die Entscheidung zur Operation hängt von der Schwere der Beschwerden und deren Auswirkungen auf den Alltag ab. Typische Gründe für eine Operation sind anhaltende, starke Schmerzen, die Gehen und Stehen stark einschränken, sowie wiederkehrende Entzündungen im Bereich der Achillessehne und der Ferse. Bei einer Operation wird der knöcherne Vorsprung entfernt und das umliegende Gewebe gegebenenfalls entlastet, um den Druck und die Reibung auf die betroffene Stelle dauerhaft zu reduzieren.
Welche Schmerzmittel bei Haglundferse?
Bei Schmerzen durch eine Haglundferse werden häufig nicht-steroidale Antirheumatika (NSAR) wie Ibuprofen oder Diclofenac empfohlen. Diese Medikamente wirken entzündungshemmend und schmerzlindernd, was helfen kann, akute Beschwerden zu lindern. Sie können als Tabletten eingenommen oder als Gel direkt auf die Ferse aufgetragen werden, um lokal zu wirken. In einigen Fällen werden Paracetamol oder andere Schmerzmittel eingesetzt, besonders wenn NSAR nicht vertragen werden. Für stärkere oder chronische Schmerzen können Ärzte, in seltenen Fällen, auch eine Kortikosteroid-Injektion in den betroffenen Bereich in Erwägung ziehen. Diese sollte jedoch mit Vorsicht verwendet werden, da wiederholte Injektionen die Achillessehne schwächen könnten.
Wie schnell entsteht eine Haglundferse?
Die Entwicklung einer Haglundferse erfolgt meist über einen längeren Zeitraum und wird oft durch wiederholte Reibung und Druck an der Rückseite der Ferse ausgelöst. Faktoren wie enge oder schlecht sitzende Schuhe, intensiver Sport mit hoher Fersenbelastung und genetische Prädispositionen wie eine steile Fersenstruktur oder eine straffe Achillessehne können das Risiko erhöhen. Da die knöcherne Ausstülpung eine Reaktion des Körpers auf chronischen Druck und Belastung ist, dauert es meist Wochen bis Monate, bis sich eine merkliche Haglund-Deformität entwickelt. Die ersten Symptome – wie Rötung, Schwellung und Druckschmerzen an der Ferse – treten häufig allmählich auf. Bei frühzeitiger Intervention, wie dem Anpassen der Schuhe oder dem Einsetzen von Einlagen, kann die weitere Entwicklung verlangsamt oder aufgehalten werden.
Welche
Wer operiert Haglundferse?
Die Operation einer Haglundferse wird meist von einem Facharzt für Orthopädie oder einem orthopädischen Chirurgen durchgeführt, idealerweise einem Spezialisten für Fuß- und Sprunggelenkchirurgie. Diese Ärzte sind darauf spezialisiert, Erkrankungen und Fehlstellungen des Fußes zu behandeln und führen sowohl konservative als auch operative Maßnahmen durch.
Wie viele Menschen haben eine Haglundferse?
Die genaue Häufigkeit der Haglundferse (Haglund-Deformität) in der Bevölkerung ist schwer festzustellen, da viele Betroffene keine Symptome haben und daher oft keine Diagnose erhalten. Schätzungen gehen jedoch davon aus, dass zwischen 10 und 15 % der Erwachsenen eine Haglund-Deformität entwickeln können. Die Wahrscheinlichkeit, Symptome zu entwickeln, ist höher bei Menschen, die viel laufen oder Sportarten mit intensiver Fersenbelastung ausüben.
Wie lange dauert Haglund OP?
Eine Operation zur Behandlung der Haglund-Deformität dauert in der Regel etwa 30 Minuten, abhängig von der Komplexität des Eingriffs und individuellen Faktoren. Bei der Operation wird der knöcherne Vorsprung an der Ferse entfernt, um den Druck und die Reibung zu verringern, die zu Schmerzen und Entzündungen führen. Oft wird der Eingriff minimal-invasiv durchgeführt, was die Erholungszeit verkürzen kann.
Sind Kompressionsstrümpfe gut bei Haglund-Deformität?
Kompressionsstrümpfe können bei einer Haglund-Deformität bedingt hilfreich sein, da sie die Durchblutung fördern und Schwellungen reduzieren können. Diese Strümpfe üben leichten Druck auf das Gewebe aus, was Entzündungen und Flüssigkeitsansammlungen verringern kann. Durch eine verbesserte Durchblutung wird oft auch die Regeneration gefördert, was unterstützend bei der Heilung wirkt. Allerdings lösen Kompressionsstrümpfe nicht das Grundproblem der knöchernen Ausstülpung, da sie den direkten Druck auf die Haglund-Deformität nicht reduzieren. Wenn die Kompressionsstrümpfe an der Ferse oder Achillessehne zu eng anliegen, könnten sie sogar zusätzliche Reibung und Unbehagen verursachen. Deshalb ist es wichtig, Strümpfe zu wählen, die gut passen und im Fersenbereich nicht drücken.
Welche Einlagen bei Haglundferse?
Bei einer Haglundferse sind spezielle orthopädische Einlagen hilfreich, um die Ferse zu entlasten und den Druck auf die knöcherne Ausstülpung zu verringern. Empfehlenswert sind Einlagen mit einer weichen, gepolsterten Fersenpartie oder speziellen Fersenkissen, die den Auftrittsdruck reduzieren. Eine leichte Erhöhung im Fersenbereich kann zusätzlich helfen, die Spannung auf die Achillessehne zu verringern, was den Schmerz lindern kann. Einlagen aus Gel oder Silikon sind besonders gut geeignet, da sie eine sanfte Polsterung bieten und sich den individuellen Fußformen anpassen. Wir sind jedoch der Meinung, dass Schuheinlagen bei einer Haglund-Exostose langfristig kontraproduktiv sein können. Durch die Erhöhung der Ferse können sie eine Verkürzung der Achillessehne begünstigen oder im Alltag sogar einen verstärkten Druck auf die bestehende Haglund-Exostose ausüben. Aus diesem Grund erachten wir Maßnahmen, die auf eine Verlängerung der Achillessehne abzielen, wie beispielsweise Dehnübungen oder Stoßwellentherapie, als sinnvoller und zielführender.
Kann ich Haglundferse tapen?
Ja, das Tapen der Haglundferse kann eine hilfreiche unterstützende Maßnahme sein, um Schmerzen zu lindern und die Belastung zu verringern. Durch richtiges Tapen wird der Druck auf die betroffene Stelle gemindert, was die Reibung und Entzündung an der Ferse reduzieren kann. Meistens wird ein Kinesiologie-Tape verwendet, da es die Beweglichkeit erhält und gleichzeitig entlastet. Wichtig ist, dass das Tape korrekt angelegt wird, damit keine zusätzlichen Druckstellen entstehen.
Welche Ernährung bei Haglundferse?
Eine entzündungshemmende Ernährung kann bei einer Haglundferse hilfreich sein, da sie Entzündungen im Körper reduzieren und die Heilung unterstützen kann. Empfehlenswert sind Lebensmittel, die reich an Omega-3-Fettsäuren sind, wie fetter Fisch (z. B. Lachs und Makrele), Leinsamen und Walnüsse. Omega-3-Fettsäuren wirken entzündungshemmend und können Schmerzen lindern. Auch Antioxidantien sind wichtig, da sie freie Radikale bekämpfen, die Entzündungen fördern können. Obst und Gemüse wie Beeren, Orangen, Brokkoli und Blattgemüse sind gute Quellen. Ingwer und Kurkuma haben ebenfalls entzündungshemmende Eigenschaften und lassen sich leicht in die tägliche Ernährung integrieren. Zucker, raffinierte Kohlenhydrate und verarbeitete Lebensmittel sollten möglichst vermieden werden, da sie Entzündungen fördern können. Eine ausgewogene Ernährung mit wenig Alkohol und gesunden Fetten, Eiweißen sowie komplexen Kohlenhydraten unterstützt die allgemeine Gesundheit und kann Beschwerden bei der Haglundferse verringern.
Welche Medikamente bei Haglundferse?
Bei der Haglundferse werden oft entzündungshemmende und schmerzlindernde Medikamente eingesetzt, um die Beschwerden zu lindern. Dazu gehören nicht-steroidale Antirheumatika (NSAR) wie Ibuprofen oder Diclofenac, die Entzündungen reduzieren und Schmerzen mindern. Diese Medikamente können oral eingenommen oder als Gel direkt auf die betroffene Ferse aufgetragen werden. In einigen Fällen kommen auch Kortikosteroid-Injektionen zum Einsatz, um akute Entzündungen zu behandeln und die Schmerzen vorübergehend zu lindern. Diese Injektionen werden jedoch aufgrund möglicher Nebenwirkungen und des Risikos von Sehnenschwächung oder -rissen eher vorsichtig und in moderaten Dosierungen verwendet. Ergänzend zu Medikamenten kann eine Kältebehandlung (z. B. Eispackungen) helfen, die Entzündung zu verringern. Bei starken, langanhaltenden Beschwerden wird die medikamentöse Therapie oft mit Physiotherapie kombiniert, um eine bessere Gesamtwirkung zu erzielen.
Wann muss eine Haglundferse operiert werden?
Eine Operation bei Haglundferse wird meist dann in Erwägung gezogen, wenn konservative Behandlungen wie Einlagen, Schuhmodifikationen, Physiotherapie und entzündungshemmende Medikamente keine ausreichende Linderung verschaffen und die Beschwerden weiterhin stark einschränken. Typische Anzeichen dafür, dass eine Operation nötig sein könnte, sind anhaltende Schmerzen, die das Gehen, Stehen oder sportliche Aktivitäten erheblich beeinträchtigen, sowie chronische Entzündungen im Bereich der Achillessehne und der Ferse.
Ist Haglundferse heilbar?
Durch konservative Maßnahmen können die daraus resultierenden Achillessehnenentzündungen reduziert und die Schmerzen gelindert werden. Erfahrungsgemäß kehren die Schmerzen jedoch häufig zurück, was mit dem individuellen Belastungsniveau und dem getragenen Schuhwerk zusammenhängt. Eine vollständige Heilung der Haglundferse kann in der Regel nur durch operative Maßnahmen mit einer ausreichenden Resektion der knöchernen Vorwölbung erreicht werden.
Kann sich eine Haglund-Exostose zurückbilden?
In der Regel bildet sich eine korrekt und ausreichend resezierte Haglund-Exostose nicht wieder zurück. Zwar können kleinere Verknöcherungen im resezierten Bereich auftreten, jedoch bleibt bei einer ausreichenden Resektion der mechanische Konflikt behoben. Dadurch werden die Symptome gelindert und entzündliche Prozesse reduzieren sich.
Jetzt einen Termin vereinbaren!
AUF EINEN BLICK
OP-Zeit:
35 min
Anästhesie:
Vollnarkose
Eingriffstyp:
ambulant
Belastung:
20 kg Teilbelastung
Stiefel:
6 Wochen
AU:
10-12 Wochen

Ahmed Qretam
Dr.-medic Melanie Selle
Daniel Thriemer