Nach wiederholten Rissen der Sprunggelenk-Außenbänder kommt es nicht selten zu einer Schwächung des Außenbandkomplexes. Dieser wird insuffizient und kann das Sprungbein nicht mehr in der Malleolengabel stabilisieren. Der Patient fühlt eine permanente Unsicherheit und hat immer Angst vor erneutem Umknicken.
Dieser Text wurde nach bestem Wissen und Gewissen nach aktuellem wissenschaftlichen Stand zu Aufklärungszwecken bereitgestellt. Er dient der medizinischen Aufklärung und nicht zur Selbstdiagnose. Er ersetzt keine Vorstellung bei einem Facharzt.
Inhaltsverzeichnis
Wie diagnostiziert man die chronische Außenbandinstabilität?
Das Beschwerdebild des Patienten ist gekennzeichnet durch wiederholte Umknicktraumata und ein bestehender Unsicherheitsgefühl (en. Giving way feeling).
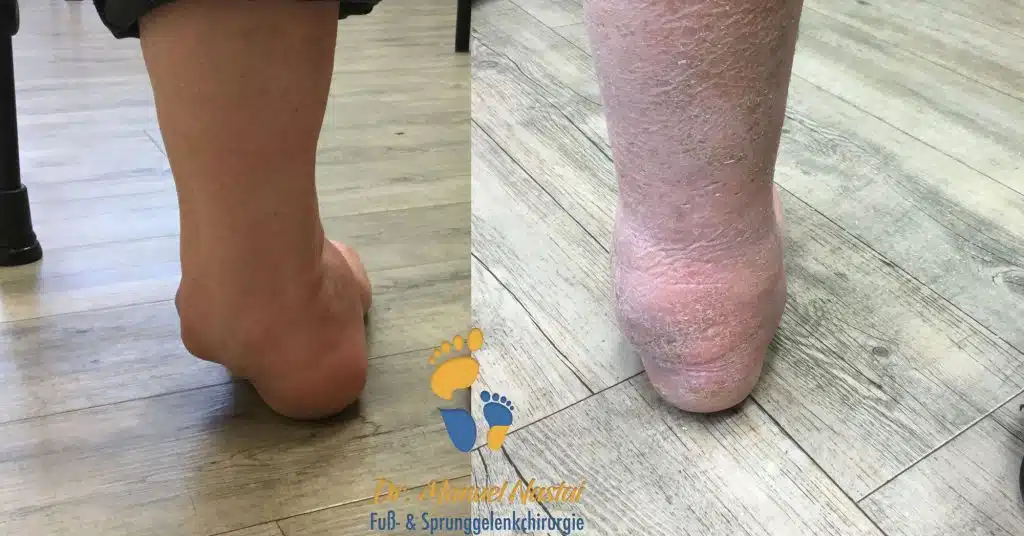
Der Ausschluss einer Fehlstellung des Rückfußes ist ein unerlässlicher Teil der Untersuchung, denn in diesem Fall wäre die Korrektur der Fehlstellung indiziert.
Während der klinischen Untersuchung wird die Stabilität des Gelenkes geprüft. Praktisch wird das Gelenk zu manuellen Scherkräfte ausgesetzt. Bei intaktem Bandapparat ist das Sprungbein in der Malleolengabel zentriert und lässt sich nicht verschieben. Durch das insuffiziente LTFA kann man das Sprungbein nach vorne schieben (med. Talusvorschub, Vid.1) und bei insuffizientem LFC kann man das Sprungbein nach außen kippen (med. laterale Aufklappbarkeit, Vid. 2).
Video 1: Präoperative Prüfung des Talusvorschubs bei einer Patientin mit chronischer Außenbandinstabilität. Das Sprungbein kann aus der Malleolengabel nach vorne geschoben werden. Das insuffiziente Band lässt die Haut im Defekt einsinken, dieses wird durch die dynamische Eindellung am Vorderrand des Außenknöchels dargestellt (blauer Pfeil).
Video 2: Präoperative Prüfung der lateralen Aufklappbarkeit bei einer Patientin mit chronischer Außenbandinstabilität. Das Sprunggelenk kann in der Malleolengabel nach außen gekippt werden. Das insuffiziente Band lässt die Haut im Defekt einsinken, dieses wird durch die dynamische Eindellung am Unterrand des Außenknöchels dargestellt (blauer Pfeil).
Welche Untersuchungen werden bei chronischer Außenbandinstabilität durchgeführt?
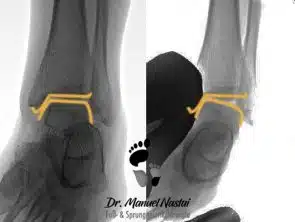
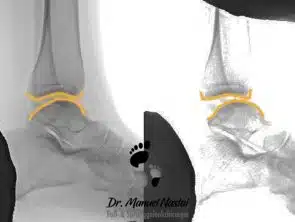
Die oben genannten Tests können auch durch die sog. gehaltenen Röntgen-Aufnahmen objektiviert werden. Das Sprunggelenk wird in einem Halteapparat fixiert, Stress-Kräften ausgesetzt und unter Röntgen dokumentiert. Das Ausmaß der Aufklappbarkeit und des Vorschubs können so dokumentiert werden. Heutzutage werden diese Untersuchungsmethoden nicht mehr routinemäßig verwendet. Moderne Schichtbild-Untersuchungen erlauben die Beurteilung der Verletzung ohne Strahlenbelastung und ohne schmerzhafte und unangenehme Stress-Tests.
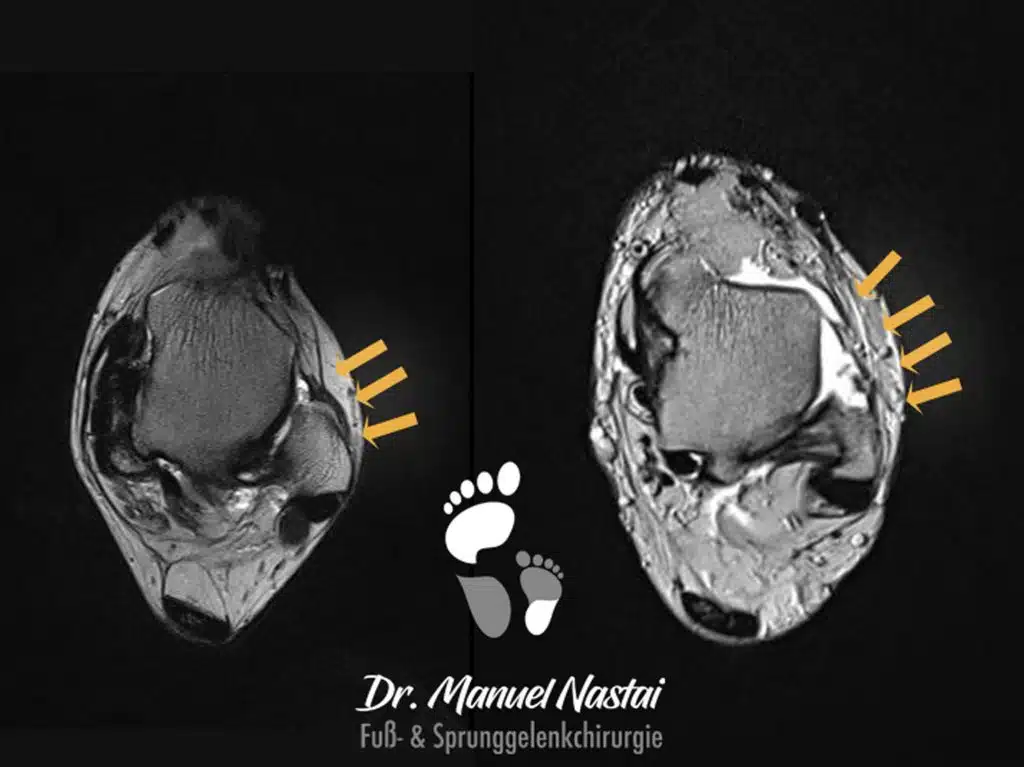
Die Kernspintomographie (MRT) gilt heutzutage als Standarduntersuchung zur Klärung dieser Frage. Außerdem kann man relativ gut alle Bänder auf Verletzungen und Qualität prüfen und ggf. Begleitverletzungen, wie z.B. osteochondrale Läsion oder freie Gelenkkörper erkennen.
Die Computertomographie (CT) ist die beste Methode zur Identifizierung verborgener Frakturen, wie knöcherne Bandausrisse u.ä.
Durch eine Gelenkspiegelung (med. Arthroskopie) können die Bänder direkt beurteilt werden und die Gelenkstabilität dynamisch, unter Sicht geprüft werden. Diese Methode wird jedoch nicht zur Diagnosestellung eingesetzt, sondern wird immer mit einem therapeutischen Eingriff kombiniert.
Jetzt einen Termin vereinbaren!
Kommen Sie in unsere Fußsprechstunde und lassen Sie sich professionell beraten.
Sie können jetzt sofort online einen Termin mittels Doctolib vereinbaren. Alternativ können Sie unsere Praxis telefonisch während der regulären Öffnungszeiten oder per E-Mail erreichen.
Wie behandelt man die chronische Außenbandinstabilität?
Die Physiotherapie ist immer die erste Wahl. Durch propriozeptives Training und Kräftigung der Peronealmuskulatur wird eine extrinsische Kompensierung erzielt. Das bedeutet, man trainiert, die fehlende Bandinstabilität nicht mehr wahrzunehmen, man setzt während des Laufens die kompensierende Muskulatur ein, um die Gelenkstabilität für eine normale Funktion zu erreichen. Diese Strategie reicht in den meisten Fällen aus, sodass eine Operation nur selten notwendig wird.
Stützende Bandagen können das Gelenk zwar unterstützen, jedoch nicht sehr zielführend, denn die kompensierende Muskulatur wird dadurch außer Gefecht gesetzt.
Sportler erreichen selten durch eine konservative Therapie zufriedenstellende Ergebnisse. Die hohen funktionellen Ansprüche benötigen eine stabile Bandführung. In solchen Fällen wird eine stabilisierende Operation öfter in Erwägung gezogen.
Wenn die Beschwerden trotz intensiver andauernder konservativer Therapie weiter bestehen, besteht die Indikation zu einer stabilisierenden Operation.
Operative Strategie bei chonischer Außenbandinstabilität des Sprunggelenks
Wie bereits erwähnt, ist die Untersuchung von prädisponierenden Rückfüß-Fehlstellungen (Rückfußvarus, wie z.B. bei medialem Hohlfuß, med. Pes cavovarus) unerlässlich. In solchen Fällen ist eine Rückfußkorrektur die erste Maßnahme.
Danach folgt eine Untersuchung und Versorgung der Gelenkschäden. Dafür wird eine Sprunggelenksspiegelung (med. Sprunggelenkarthroskopie) durchgeführt. Das Gelenk wird mit einer Kamera inspiziert und festgestellte Schäden werden adressiert. Dabei wird einklemmendes Narbengewebe und überschüssige Gelenkinnenhaut entfernt (med. arthroskopische Synovialektomie). Eventuelle freie Knorpel-/Knochenfragmente entfernt und Knorpelschäden (med. osteochondrale Läsion) entsprechend ihres Ausmaßes versorgt. Die Bänder werden auf Qualität geprüft und die Gelenkstabilität beurteilt.
Zur Versorgung des Außenband-Komplexes unterscheidet man zwischen anatomischen und nicht anatomischen operative Rekonstruktionen, wie die einfache Refixation (Vernähung) der Bänder mit Fadenanker (z.B. die Operation nach Broström/Gould, Rekonstruktionen mit Sehnentransplantaten (z.B. Operation nach Watson-Jones) und/oder Augmentation (Verstärkung) mit Kunstband.
Häufig gestellte Fragen (FAQ)
Welche Altersgruppe ist von chronische Sprunggelenkinstabilität betroffen?
Die chronische Sprunggelenkinstabilität betrifft vor allem aktive Erwachsene zwischen 20 und 40 Jahren, insbesondere jene, die regelmäßig sportliche Aktivitäten ausüben oder in der Vergangenheit häufig Umknickverletzungen erlitten haben. In dieser Altersgruppe sind häufig Fußballspieler, Basketballer oder Menschen, die sich intensiv mit Laufen oder anderen kontaktintensiven Sportarten beschäftigen, betroffen.
Allerdings kann auch bei älteren Menschen, die in der Vergangenheit häufiger umgeknickt sind oder eine schwache Muskulatur und Bänder haben, eine chronische Instabilität auftreten. Besonders, wenn keine ausreichende Rehabilitation nach früheren Verletzungen stattgefunden hat.
Je nach Aktivitätslevel, Häufigkeit der Umknickereignisse und der Heilung der Bänder variiert die Altersgruppe, die betroffen ist. In der Regel sind jedoch jüngere Erwachsene am häufigsten betroffen.
Ist das vererbbar chronische Sprunggelenkinstabilität?
Eine chronische Sprunggelenkinstabilität selbst ist in der Regel nicht direkt vererbbar, jedoch können bestimmte Faktoren, die das Risiko für die Entwicklung einer Instabilität erhöhen, genetisch bedingt sein. Dazu gehören:
- Bindegewebsschwäche: Manche Menschen haben von Natur aus ein schwächeres Bindegewebe, das zu einer erhöhten Bänderdehnung oder -verletzung führen kann. Diese Bindegewebsschwäche kann familiär gehäuft auftreten.
- Kondition und Gelenkstruktur: Manche Menschen haben von Natur aus eine andere Fuß- oder Gelenkstruktur, die das Risiko für Instabilität erhöhen kann. Auch diese Merkmale können vererbt werden.
- Überbeweglichkeit: Menschen mit einer hohen Gelenkbeweglichkeit (Hypermobilität) sind anfälliger für Verletzungen und Bänderrisse. Diese Überbeweglichkeit hat ebenfalls eine genetische Komponente.
Auch wenn die chronische Instabilität an sich nicht vererbt wird, können familiäre Veranlagungen zur Gelenk- und Bindegewebsstruktur das Risiko erhöhen, dass eine Person häufiger Bänder verletzt oder eine Instabilität entwickelt.
Welche OP bei chronischer Sprunggelenkinstabilität?
Bei einer chronischen Sprunggelenkinstabilität, die auf konservative Maßnahmen nicht anspricht, kann eine operative Behandlung in Erwägung gezogen werden. Die häufigsten chirurgischen Optionen sind:
- Bänderrückführung und -rekonstruktion:
- Bei dieser Operation werden die beschädigten Außenbänder des Sprunggelenks entweder wieder fixiert oder durch eigenes Gewebe (z. B. Sehnen) ersetzt. Das Ziel ist, das Band zu stabilisieren und die Funktionsfähigkeit des Sprunggelenks wiederherzustellen.
- Sehnenverstärkung:
- Wenn die Bänder stark geschädigt sind, kann eine Sehne (meistens aus der Peronealsehne) verwendet werden, um das Band zu verstärken und zusätzliche Stabilität zu bieten. Dies kann entweder durch die Nutzung der eigenen Sehnen des Patienten oder durch synthetische Materialien erfolgen.
- Arthroskopische Verfahren:
- Bei gleichzeitigem Knorpelschaden oder veränderten Gelenkstrukturen kann eine Arthroskopie durchgeführt werden, um den Schaden direkt zu behandeln. Dies kann die Entfernung von schadhaften Geweben oder die Gelenkglättung beinhalten.
- Umstellung des Schienbeins (Talus-Umstellung):
- In sehr schweren Fällen kann eine Umstellung des Schienbeins notwendig sein, wenn die Stabilität des Gelenks durch den Verlust der Bänder nicht mehr ausreichend gewährleistet ist.
Die Wahl der Operation hängt von der Schwere der Instabilität, dem Alter und der Aktivitätslevel des Patienten sowie von der Dauer der Beschwerden ab. Nach der Operation folgt eine Rehabilitation, um die Beweglichkeit und Stabilität des Sprunggelenks wiederherzustellen.
Welche Schuhe bei chronischer Sprunggelenkinstabilität?
Bei chronischer Sprunggelenkinstabilität sollten Schuhe getragen werden, die das Sprunggelenk stabilisieren, die Bewegungsfreiheit einschränken und gleichzeitig Komfort bieten. Wichtig sind:
- Stabile Schuhe mit fester Sohle: Schuhe mit einer festen, flachen Sohle bieten eine gute Basis und reduzieren das Risiko von Umknicken.
- Hoher Schaft: Schuhe mit einem hohen Schaft oder einer Verstärkung im Knöchelbereich stabilisieren das Gelenk und verhindern unkontrollierte Bewegungen.
- Gute Dämpfung: Eine gute Dämpfung (z. B. durch Polsterungen im Bereich der Sohle) schützt das Gelenk vor Stoßbelastungen und sorgt für zusätzlichen Komfort.
- Individuelle Einlagen: Bei Bedarf können orthopädische Einlagen helfen, das Sprunggelenk besser zu stützen und Fehlstellungen zu korrigieren.
- Rutschfeste Sohle: Eine rutschfeste Sohle gibt zusätzlichen Halt und verhindert, dass das Gelenk durch unebene Oberflächen noch weiter belastet wird.
Es ist wichtig, dass die Schuhe gut passen und keine Druckstellen verursachen. Für Sportler sind zusätzlich Sportorthesen oder spezielle Sprunggelenkbandagen empfehlenswert, um das Gelenk zu stabilisieren.
Wie behandelt man die chronische Sprunggelenkinstabilität?
Die Behandlung einer chronischen Sprunggelenkinstabilität zielt darauf ab, das Gelenk zu stabilisieren und die Funktion zu verbessern. Zunächst wird häufig eine konservative Therapie mit Physiotherapie angewendet, um die Muskelkraft und Koordination zu stärken. Schuheinlagen oder Orthesen können zusätzliche Stabilität bieten. In schwereren Fällen, wenn konservative Maßnahmen nicht ausreichen, kann eine operative Behandlung erforderlich sein. Hierbei wird das beschädigte Band entweder repariert oder durch Sehnenverstärkung stabilisiert. Nach der Behandlung folgt eine Rehabilitation, um die Beweglichkeit und Stabilität des Gelenks zu gewährleisten und zukünftige Verletzungen zu verhindern.
Welche Untersuchungen werden bei chronischer Sprunggelenkinstabilität durchgeführt?
Bei der Diagnose einer chronischen Sprunggelenkinstabilität werden verschiedene Untersuchungen durchgeführt, um die Ursache der Instabilität zu ermitteln und den Schweregrad der Verletzung zu bestimmen:
- Klinische Untersuchung:
- Der Arzt überprüft die Beweglichkeit des Sprunggelenks und testet die Stabilität durch spezielle Tests wie den vorderen Schubladentest oder den Talus-Shift-Test, um die Funktionsfähigkeit der Bänder zu überprüfen.
- Es wird auch auf Schwellungen, Verformungen und Anzeichen von Fehlstellungen geachtet.
- Anamnese:
- Der Arzt fragt nach der Verletzungsgeschichte, wiederholten Umknickereignissen und typischen Symptomen wie Instabilität, Schmerzen und Schwellungen.
- Röntgenaufnahmen:
- Röntgenbilder werden verwendet, um mögliche Knochenbrüche oder veränderte Gelenkstrukturen zu erkennen und andere Ursachen für Instabilität auszuschließen.
- Magnetresonanztomografie (MRT):
- Ein MRT gibt detaillierte Bilder von Bändern, Sehnen und Knorpel und hilft, Bänderrisse, Entzündungen oder andere Weichteilschäden zu erkennen.
- Ultraschalluntersuchung:
- Ultraschall kann ebenfalls zur Beurteilung der Bänder und zur Erkennung von Entzündungen oder Schwächen im Gewebe eingesetzt werden.
- Arthroskopie:
- In schwierigen Fällen kann eine Arthroskopie (Gelenkspiegelung) durchgeführt werden, um die inneren Strukturen des Gelenks direkt zu betrachten und Schäden an den Bändern oder Knorpeln festzustellen.
Diese Untersuchungen helfen dabei, die chronische Instabilität zu diagnostizieren, die genaue Ursache zu identifizieren und die geeignete Behandlungsstrategie festzulegen.
Wie diagnostiziert man die chronische Sprunggelenkinstabilität?
Die Diagnose einer chronischen Sprunggelenkinstabilität erfolgt in der Regel durch eine Kombination aus klinischer Untersuchung und bildgebenden Verfahren. Der Arzt fragt nach der Verletzungsgeschichte und den typischen Symptomen wie wiederkehrendem Umknicken, Schmerzen und Instabilitätsgefühl. Weitere diagnostische Schritte sind:
- Klinische Untersuchung: Der Arzt prüft die Beweglichkeit des Sprunggelenks und testet die Stabilität durch spezielle Manöver wie den vorderen Schubladentest, bei dem die Verschiebung des Schienbeins gegenüber dem Fußgelenk überprüft wird.
- Bildgebung:
- Röntgenaufnahmen: Um knöcherne Schäden oder strukturelle Veränderungen zu erkennen.
- MRT (Magnetresonanztomografie): Zur Beurteilung der Weichteile, insbesondere der Bänder und Sehnen, und zur Bestimmung von Rissen oder Schädigungen der Bänder.
- Arthroskopie: In einigen Fällen, wenn die Diagnose unklar ist, kann eine Arthroskopie (Gelenkspiegelung) durchgeführt werden, um direkt ins Gelenk zu schauen und die Bänder und das Gelenkgewebe zu beurteilen.
Eine präzise Diagnose hilft dabei, den Schweregrad der Instabilität festzustellen und die geeignete Behandlung zu planen.
Was ist eine chronische Sprunggelenkinstabilität?
Eine chronische Sprunggelenkinstabilität ist eine langfristige Instabilität des Sprunggelenks, die häufig nach wiederholten oder nicht richtig behandelten Außenbandrissen auftritt. Sie entsteht, wenn die Bänder, die das Sprunggelenk stabilisieren, durch wiederholte Verletzungen oder Überdehnungen nicht ausreichend heilen und ihre Funktion verlieren. Dies führt dazu, dass das Gelenk anfällig für weiteres Umknicken oder „wegknicken“ ist. Betroffene erleben oft wiederkehrende Schmerzen, Schwellungen und das Gefühl, dass das Gelenk „nachgibt“, insbesondere bei sportlichen Aktivitäten oder beim Gehen auf unebenem Terrain. Eine frühzeitige Diagnose und Behandlung sind entscheidend, um eine fortschreitende Instabilität zu verhindern.
Jetzt einen Termin vereinbaren!

Ahmed Qretam
Dr.-medic Melanie Selle
Daniel Thriemer